Elektrodesikasi dan Kuretase Tumor Koenen pada Tuberous Sclerosis Complex
Sakti Charlia Maharani, Leonardo Trisna Rizki, dkk
Sakti Charlia Maharani, Leonardo Trisna Rizki, dkk

Elektrodesikasi dan Kuretase Tumor Koenen pada Tuberous Sclerosis Complex
Sumber: Medicinus November 2019 vol. 32 issue 3
Sakti Charlia Maharani, Leonardo Trisna Rizki, Erlina Pricilla, Moerbono Mochtar
Bagian/SMF Ilmu Kesehatan Kulit dan Kelamin, Fakultas Kedokteran Universitas Sebelas Maret, RSUD Dr. Moewardi Surakarta
ABSTRAK
Pendahuluan: Kompleks tuberous sclerosis atau tuberous sclerosis complex (TSC) merupakan kelainan multisistem autosomal dominan, yang menyebabkan timbulnya lesi jinak, noninvasif dan sirkumskripta pada berbagai organ. Penegakan diagnosis pasti dilakukan menurut kriteria konferensi konsensus TSC internasional tahun 1998 dan direvisi pada tahun 2012, apabila ditemukan 2 kriteria mayor atau 1 kriteria mayor bersama dengan 2 kriteria minor. Tumor Koenen adalah suatu fibroma ungual dan termasuk kriteria mayor dalam diagnosis TSC. Penatalaksanaan tumor Koenen dilakukan dengan reseksi, walaupun memiliki angka kejadian kekambuhan yang tinggi.
Kasus: Seorang wanita berusia 38 tahun datang ke poliklinik kulit dan kelamin RSUD Dr. Moewardi dengan keluhan muncul daging tumbuh di sekitar kuku jari kaki yang makin banyak. Awalnya berupa pertumbuhan daging kecil di pinggir ibu jari kaki kanan dan kiri dua tahun lalu, kemudian mulai membesar dan bertambah banyak pada kuku jari kaki lain. Terapi berupa tindakan elektrodesikasi dan kuretase serta pemberian antibiotik topikal dilanjutkan penutupan luka dengan dressing yang sesuai.
Pembahasan: Pada kasus ini, ditemukan 4 dari 11 kelainan mayor pada TSC, berupa 3 makula hipomelanotik, angiofibroma fasialis, shagreen patch, serta tumor Koenen. Di samping itu didapati 3 dari 9 kriteria minor yaitu lesi confetti, celah dental enamel dan fibroma gingival. Kombinasi tindakan elektrodesikasi dan kuretase dipilih sebagai penatalaksananan tumor Koenen untuk menghindari terjadinya perdarahan yang berlebihan sehingga memberikan hasil yang baik.
Kata kunci: elektrodesikasi, kuretase, tuberous sclerosis, tumor Koenen
ABSTRACT
Introduction: Tuberous sclerosis complex (TSC) is an autosomal dominant multisystem disorder that can cause circumscribed, benign, noninvasive lesion in many organs. The diagnosis was made based on the International TSC Consensus Conference criteria revised in 2012 where two major criteria or 1 major criterion together with 2 minor criteria were found. Koenen tumor is an ungual fibroma and one of the major criteria for diagnosing TSC. Resection of large Koenen tumor is the treatment of choice, although recurrence is common.
Case: A 38-year-old woman came to dermatovenereology clinic of Dr. Moewardi hospital with chief complaint multiple, enlarging, multiplying nodules around toenails. Nodule growth was started two years ago, and found on the lateral nail fold of left and right toes, then spreading to other toenails. Electrodessication and curettage procedure were performed, followed by topical antibiotic application and appropriate wound dressing.
Discussion: In this case, we found 4 out of 11 TSC major criteria i.e. hypomelanotic macules, facial angiofibroma, shagreen patches, and Koenen tumor. We also found 3 out of 9 minor criteria such as confetti lesions, dental enamel pits, and gingival fibroma. Electrodesiccation and curettage combination were chosen in Koenen tumors management to avoid excessive bleeding so the procedure can provide good outcome.
Keywords: electrodesiccation, curretage, tuberous sclerosis, Koenen tumor
PENDAHULUAN
Kompleks tuberous sclerosis atau tuberous sclerosis complex (TSC) merupakan kelainan multisistem autosomal dominan, yang menyebabkan timbulnya lesi jinak, noninvasif dan sirkumskripta pada berbagai organ.1,2 Manifestasinya dapat berupa tumor hamartoma yang sering menyerang otak, ginjal, hati, paru, mata dan kulit.1 Insiden TSC dilaporkan sebesar 1 dari 6000 kelahiran hidup, dengan rasio kejadian yang sebanding antara pria dan wanita serta pada berbagai ras dan grup etnis. Keterlibatan organ kulit menjadi tanda utama dari kasus TSC. Triad klasik berupa kejang, retardasi mental, dan angiofibroma hanya ditemukan pada 29% dari keseluruhan kasus.3,4
Sekitar 65% kasus TSC disebabkan oleh mutasi spontan dari gen penekan tumor (tumor suppressor genes), yaitu TSC1 yang berlokasi pada kromosom 9 (9q34), disebut hamartin, serta TSC2 pada kromosom 16 (16p13.3), disebut tuberin.5 Hampir 100% individu dengan TSC memiliki kelainan yang dapat dideteksi dari pemeriksaan fisik pada kulit maupun gigi. Penegakan diagnosis dilakukan menurut kriteria konferensi internasional konsensus TSC internasional tahun 1998 dan direvisi pada tahun 2012, di mana diagnosis pasti dapat ditegakkan jika ditemukan 2 kriteria mayor atau 1 kriteria mayor bersama dengan 2 kriteria minor.6
Tumor Koenen adalah suatu fibroma ungual dan merupakan salah satu kriteria mayor untuk mendiagnosis TSC. Kondisi ini pertama kali dideskripsikan oleh Koenen, seorang dermatologis dari Belanda pada tahun 1932, pada sebuah keluarga dengan TSC. Umumnya tumor Koenen muncul di usia pubertas atau sesudahnya dan membesar seiring waktu. Dari seluruh kejadian tumor Koenen, 68% ditemukan pada rentang usia 15-29 tahun. Tumor Koenen sangat jarang terjadi pada anak di bawah usia 2 tahun. Tumor Koenen memiliki prevalensi sebesar 88% pada individu dewasa dengan TSC. Penatalaksanaan tumor Koenen dilakukan dengan tindakan reseksi, walaupun angka kejadian kekambuhannya tinggi.3,7 Tujuan laporan kasus ini adalah untuk meningkatkan pengetahuan mengenai cara penegakkan diagnosis TSC serta penatalaksanaan tumor Koenen dengan elektrodesikasi dan kuretase.
KASUS
Seorang wanita berusia 38 tahun datang ke poliklinik kulit dan kelamin RSUD Dr. Moewardi dengan keluhan munculnya daging di sekitar kuku jari kaki yang makin membesar dan semakin banyak sejak dua bulan lalu. Awalnya berupa pertumbuhan daging kecil di pinggir ibu jari kaki kanan dan kiri sejak dua tahun sebelumnya, kemudian makin membesar dan terjadi pula pada kuku jari kaki lainnya. Pasien belum pernah memeriksakan diri maupun mengobati penyakitnya secara mandiri. Pasien akhirnya ingin menghilangkan keluhan tersebut karena dirasakan mulai mengganggu seperti pada saat berjalan atau memakai sepatu, serta membuat pasien merasa malu.
Pada riwayat penyakit terdahulu tidak ditemukan riwayat kejang pada pasien. Pasien juga menyangkal adanya hipertensi maupun diabetes melitus. Pasien menempuh pendidikan hingga jenjang sekolah dasar dan dalam status bekerja sebagai buruh di pabrik tekstil. Pasien merupakan anak pertama dari empat bersaudara. Tidak ada anggota keluarga lain yang memiliki keluhan serupa kecuali anak perempuan pasien yang berusia 15 tahun, dilaporkan memiliki bercak putih pada tubuhnya serta bintik-bintik pada wajah (Gambar 1).
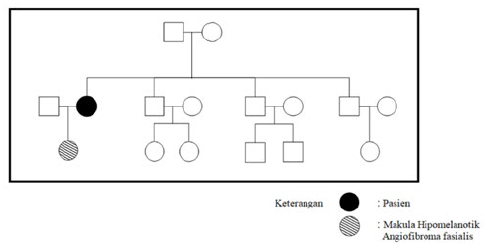
Gambar 1. Pedigree pasien
Hasil pemeriksaan fisik, menunjukkan keadaan umum baik dan tanda vital dalam batas normal. Status dermatologis pada regio fasialis menunjukkan papul hiperpigmentasi multipel diskret yang dikenal dengan angiofibroma fasialis (Gambar 2). Pada regio gluteus tampak makula hipopigmentasi dengan batas tegas, serta pada regio trunkus posterior superior tampak makula hipopigmentasi multipel diskret, yang dikenal dengan makula hipomelanotik dan lesi confetti (Gambar 3). Regio trunkus posterior menunjukkan patch dan plak hipopigmentasi irregular dengan permukaan tidak rata bergerombol yang dikenal dengan shagreen patch (Gambar 4). Pada regio digiti-1 dan 5 plantar pedis dekstra dan sinistra tampak papul dan nodul kemerahan dengan perabaan keras yang dikenal sebagai tumor Koenen (Gambar 5). Berdasarkan keluhan utama berupa daging tumbuh di sekitar jari kuku kaki, serta hasil anamnesis dan pemeriksaan fisik, diagnosis banding pasien ini adalah tumor Koenen pada TSC, fibrokeratoma akralis, dan fibromiksoma akralis superfisial.
Pemeriksaan penunjang elektrokardiografi (EKG) menunjukkan gambaran sinus ritme dengan heart rate (HR) 78 kali per menit, tanpa pembesaran ruang jantung. Pemeriksaan darah lengkap menunjukkan hasil normal. Pemeriksaan foto toraks tidak menemukan kelainan pada jantung dan paru. Dari pemeriksaan ultrasonografi (USG) abdomen tidak didapatkan kelainan pada organ intraabdomen. Pemeriksaan elektroensefalografi (EEG) tidak dilakukan karena ditolak oleh pasien. Tidak ditemukan kelainan pada pemeriksaan funduskopi. Pemeriksaan lengkap gigi geligi menemukan celah dental enamel dan fibroma gingival (Gambar 6). Hasil histopatologi dari fibroma ungual pada jari ke-5 kaki kanan tampak hiperkeratosis, akantosis, hiperplasia pseudoepiteliomatosa dan jaringan ikat fibrosa padat yang dikelilingi banyak pembuluh darah. Tidak didapatkan tanda-tanda keganasan, dengan kesimpulan sesuai dengan angiofibroma atau periungual fibroma (Gambar 7).
Berdasarkan hasil anamnesis, pemeriksaan fisik, serta penunjang, pasien didiagnosis dengan kompleks tuberous sclerosis. Pasien memiliki keluhan estetika, gangguan fungsional serta sosial akibat daging yang tumbuh di sela kuku jari kakinya, sehingga diputuskan untuk dilakukan tindakan pembedahan. Prosedur tindakan dimulai dengan sterilisasi area operasi, anestesi infiltrasi dengan lidocaine 1-2%, reseksi tumor dengan elektrodesikasi dan kuretase, pembersihan area operasi dan penutupan luka (Gambar 8). Antibiotik dan antinyeri sistemik diberikan selama 5 hari. Pasien diberitahu agar kontrol jahitan setelah 3 hari dan mengusahakan luka operasi tidak terkena air. Pasien dan keluarga juga diedukasi tentang penyakit yang diderita berikut informasi bahwa penyakit ini tidak menular namun dapat menurun dalam keluarga. Hasil follow-up 1,5 bulan pasca tindakan tampak perbaikan yang cukup signifikan pada kondisi jari kaki.
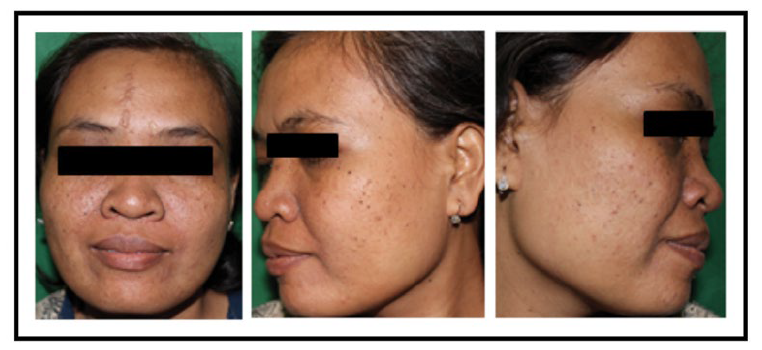
Gambar 2. Angiofibroma fasialis
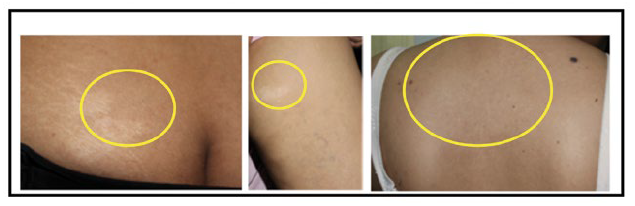
Gambar 3. Makula hipomelanotik pada regio gluteus dan lesi confetti pada regio trunkus posterior
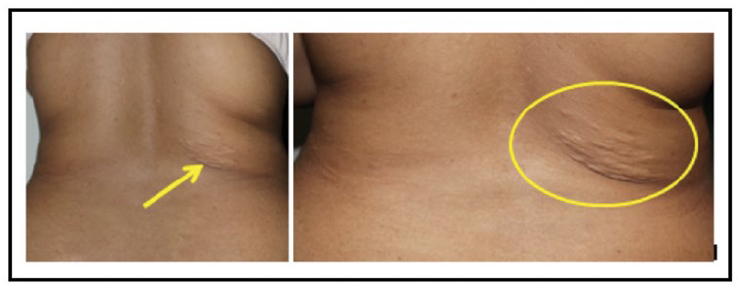
Gambar 4. Shagreen patch pada regio trunkus posterior
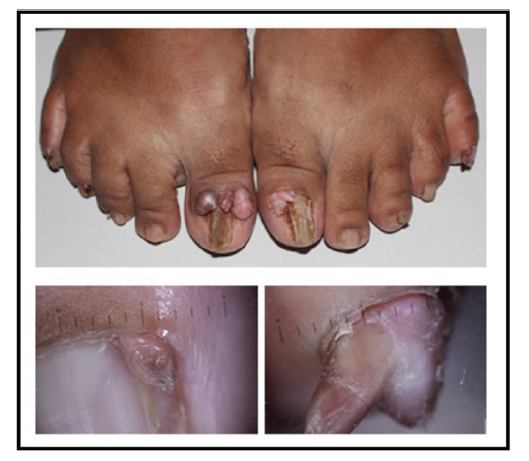
Gambar 5. Tumor Koenen dan hasil pemeriksaan dermoskopi
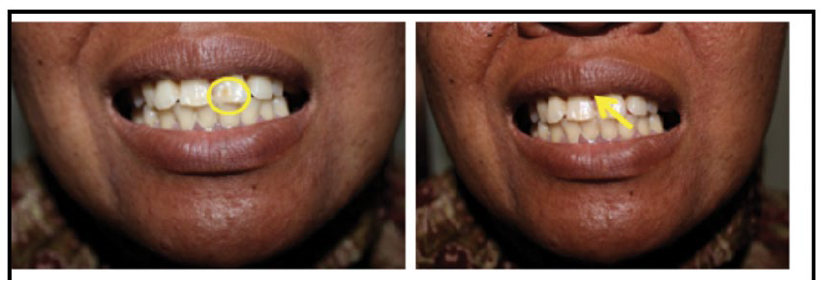
Gambar 6. Celah dental enamel dan fibroma gingival
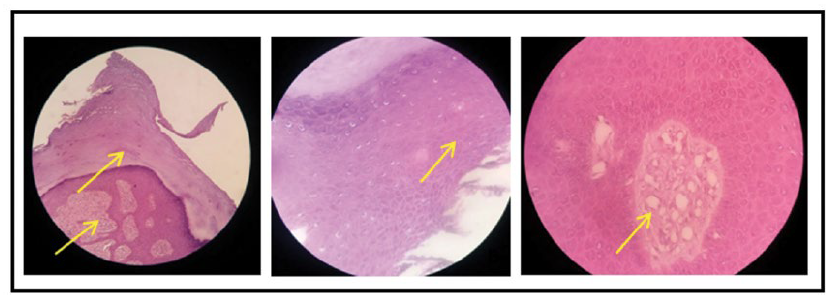
Gambar 7. Hasil pemeriksaan histopatologi yang diambil dari massa tumor yang tumbuh di sela jari kaki kanan pasien. Dari kiri ke kanan: pembesaran 10X tampak hiperkeratosis dan hiperplasia pseudoepiteliomatosa; pembesaran 40x tampak akantosis; pembesaran 100x tampak jaringan ikat fibrosa padat dikelilingi dengan banyak pembuluh darah.
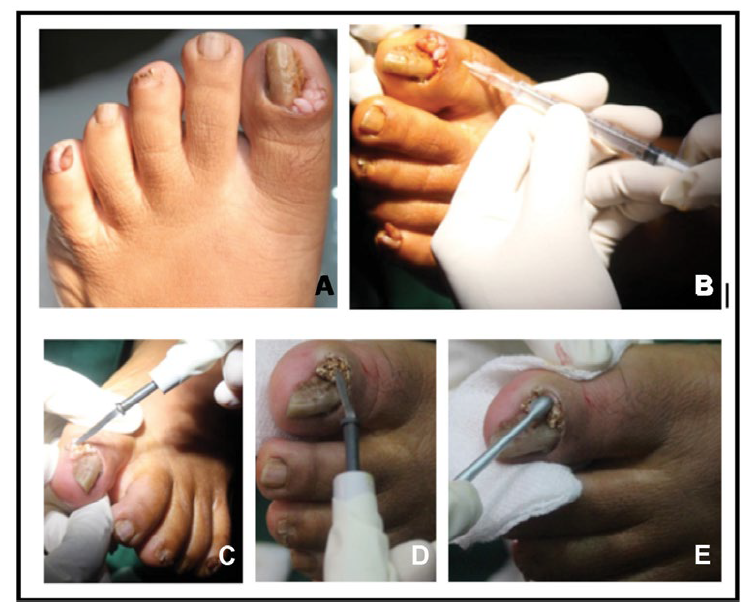
Gambar 8. Prosedur tindakan reseksi tumor Koenen dengan elektrodesikasi dan kuretase A. lesi tumor Koenen B. anestesi infiltrasi dengan lidocaine 1-2%, C-E. reseksi tumor dengan elektrodesikasi dan kuretase
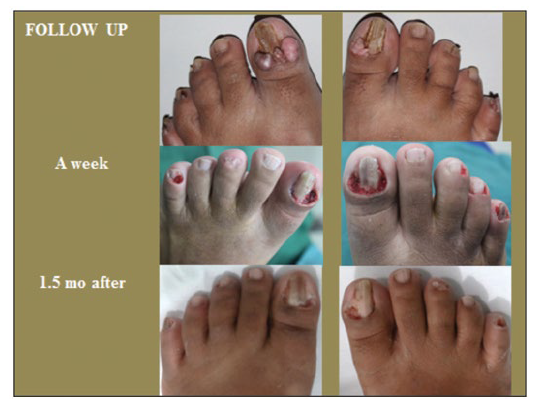
Gambar 9. Foto kedua kaki pasien sebelum (atas), seminggu setelah (tengah), dan 1,5 bulan setelah (bawah) dilakukannya prosedur penanganan tumor Koenen
PEMBAHASAN
Kriteria diagnosis TSC berdasarkan konferensi konsensus TSC internasional tahun 1998 dan revisi tahun 2012 dapat dilihat pada Tabel 1. 3,6 Pada konsensus ini, diagnosis pasti ditegakkan jika ditemukan 2 kriteria mayor atau 1 kriteria mayor bersama dengan 2 kriteria minor. Probable diagnosis ditegakkan jika ditemukan 1 kriteria mayor bersama dengan 1 kriteria minor, sedangkan possible diagnosis ditegakkan jika ditemukan 1 kriteria minor, atau 1 atau lebih kriteria minor.3,6 Gejala simtomatis TSC berkembang seiring usia dan umumnya baru tampak jelas saat dewasa.8,9
Tabel 1. Kriteria diagnosis TSC 3,6

Manifestasi klinis TSC pada kulit yang umum dari TSC adalah makula hipomelanotik yang ditemukan pada 90% pasien TSC. Lesi ini dapat dilihat lebih baik dengan pemeriksaan lampu Wood. Manifestasi pada kulit lainnya berupa plak fibrosa pada dahi, shagreen patch, serta angiofibroma fasialis. Tumor Koenen berkembang pada 50% kasus TSC, dengan onset di sekitar pubertas.4 Tumor Koenen lebih sering muncul di sekitar jari kaki dibandingkan jari tangan.3 Nodul dapat tampak sewarna kulit atau kemerahan, dan berkembang dari nail bed. Secara histopatologi, fibroma atau angiofibroma memiliki kesamaan dengan plak fibrosa pada dahi dan angiofibroma fasialis. Adanya tumor Koenen merupakan kriteria mayor dari diagnosis TSC seperti halnya angiofibroma fasialis. Kedua hal ini hampir selalu menjadi tanda patognomonik dari TSC.3,9
Makula hipomelanotik ditemukan pada lebih dari 90% anak dengan TSC. Kondisi ini umumnya muncul sesaat setelah lahir atau pada satu tahun pertama kehidupan dan dapat menghilang saat dewasa. Deteksi dengan lampu Wood dapat membantu terutama pada individu yang berkulit gelap. Manifestasi klinis tampak makula putih dengan diameter 0,5-3 cm, sebagian ujungnya oval dan bagian ujung lain lancip. Lesi ini sering disebut bercak ash-leaf karena mirip dengan daun di pegunungan. Lesi dapat berjumlah 1 atau bahkan lebih dari 20, dengan lokasi yang tersebar namun lebih sering pada badan atau bokong. Makula hipomelanotik juga merupakan salah satu kriteria mayor pada diagnosis TSC, jika ditemukan 3 atau lebih. Lesi makula hipomelanotik multipel dengan diameter 2-3 mm yang sering muncul pada betis atau lengan bawah merupakan kriteria minor TSC, yang disebut juga sebagai lesi confetti. 3
Angiofibroma fasialis mulai muncul saat usia 2-5 tahun dan terjadi pada 75 hingga 90% pasien TSC. Angiofibroma fasialis tampak sebagai papul merah muda dengan permukaan halus dan diameter 1-3 mm, terkadang berupa hiperpigmentasi terutama pada individu berkulit gelap. Angiofibroma fasialis ini muncul di pertengahan wajah, sering terkonsentrasi pada garis malar menyebar hingga pipi, hidung dan dagu.3
Shagreen patch ditemukan pada sekitar 50% pasien TSC. Patch ini dapat muncul sejak bayi dan menjadi lebih nyata seiring waktu. Tampak sebagai plak irregular keras atau elastis dengan ukuran 1-10 cm, permukaan tidak rata dengan papul dan nodul yang bergabung, atau patch yang memiliki permukaan seperti jeruk. Warnanya dapat sewarna dengan kulit maupun kemerahan atau kecoklatan, terdiri dari beberapa papul oval dengan atau tanpa plak yang lebih besar. Lokasi shagreen patch paling sering ditemukan adalah pada punggung bawah atau bokong, atau di paha meski jarang.3
Tumor Koenen memiliki gambaran klinis sebagai papul dan nodul kemerahan. Tumor ini dapat berbentuk lancip, perabaan keras dan hiperkeratotik, atau bentuk bulat dengan perabaan lembut.3 Tumor lebih sering terlihat di kuku jari kaki dibandingkan jari tangan.3,7,8 Lesi tumor dapat timbul dari bawah proksimal nail fold (periungual fibroma) atau dari bawah nail plate (subungual fibroma).3,7 Umumnya tumor Koenen bersifat asimtomatik, namun terkadang menyebabkan nyeri dan kelainan pada kuku. Diagnosis sudah dapat ditegakkan melalui pemeriksaan fisik. Apabila dijumpai kesulitan maka dibutuhkan pemeriksaan penunjang histopatologi yang akan menunjukkan adanya akantosis epidermal, hiperkeratosis, serta peningkatan jumlah dermal kapiler dan fibroblas.10 Walaupun tingkat kekambuhannya tinggi, tindakan eksisi dibutuhkan jika tumor Koenen telah dirasa mengganggu baik secara estetik maupun fungsional.3,7,10
Pada pasien dalam laporan kasus ini, ditemukan 4 dari 11 kriteria mayor serta 3 dari 9 kriteria minor. Sebagian besar temuan merupakan kelainan pada kulit, yaitu tiga makula hipomelanotik, angiofibroma fasialis, shagreen patch, dan tumor Koenen. Lesi confetti sebagai kriteria minor juga ditemukan pada pasien ini. Selain itu dijumpai juga kelainan oral yang termasuk dalam kriteria minor berupa celah dental enamel dan fibroma gingival. Celah dental enamel ditemukan pada hampir 100% dari seluruh pasien TSC. Celah ini merupakan lesi kecil berupa bintik atau berupa retakan yang dapat timbul pada gigi susu maupun tetap. Sementara itu, fibroma gingival dijumpai pada sekitar 50% pasien TSC.3 Hasil pemeriksaan histopatologi tumor Koenen pada TSC dapat bervariasi, tergantung pada proliferasi vaskular dan fibrosis stromal.11
Salah satu manifestasi yang sangat signifikan mempengaruhi morbiditas dan mortalitas pada pasien TSC adalah manifestasi neurologis. Pada 90-96% kasus didapatkan adanya riwayat kejang dan pada sebagian besar pasien disertai juga dengan retardasi mental, autisme serta peningkatan tekanan intrakranial. Kelainan ginjal dan paru juga berhubungan erat dengan TSC. Delapan puluh persen pasien TSC memiliki angiolipoma sebagai lesi renal. Keterlibatan paru relatif jarang, sedangkan lesi kardiovaskular sering menjadi diagnosis awal. Hamartoma retina terjadi pada 40-50% pasien TSC.3,4 Berdasarkan hasil pemeriksaan EKG, rontgen toraks, USG abdomen, dan funduskopi, pasien pada laporan kasus ini tidak memiliki manifestasi ekstrakutan.
Fibrokeratoma akralis yang dahulu lebih dikenal dengan acquired digital fibrokeratoma (ADF) adalah tumor fibroepitelioma yang menyerang pada usia pertengahan. Inti pada lesi terbentuk dari ikatan kolagen yang tebal. Umumnya akan tampak sebagai papul atau nodul soliter keratotik berwarna pink atau sewarna kulit, asimtomatis dan dapat membesar hingga 1,5 cm. Patogenesisnya tidak diketahui, namun umumnya didahului oleh trauma. Pada pemeriksaan histopatologi didapatkan akantosis, penebalan ikatan kolagen serta peningkatan sel mononuklear yang menyebar.12 Fibromiksoma akralis superfisialis atau fibromiksoma digitalis adalah tumor yang terjadi pada pria dengan predileksi subungual atau periungual pada tangan atau kaki. Tumor ini jarang ditemui dan biasanya muncul dari dermis serta tidak memiliki kapsul. Sifatnya asimtomatis dan sering didahului oleh trauma. Pada pemeriksaan histopatologi didapatkan sel spindle serta sel mast yang banyak.13
Keluhan utama pasien adalah daging yang tumbuh di sela jari kaki. Fibrokeratoma akralis umumnya merupakan lesi soliter yang menyerang di usia pertengahan dan didahului oleh trauma. Fibromiksoma akralis superfisialis lebih sering terjadi pada pria serta memiliki gambaran histopatologi yang khas berupa ditemukannya sel spindle serta sel mast. Pasien pada laporan kasus ini adalah seorang wanita berusia 38 tahun dengan lesi tumor multipel serta beberapa manifestasi klinis asimtomatis yang masuk ke dalam kriteria diagnostik tumor Koenen pada TSC, oleh karena itu diagnosis banding lain dapat disingkirkan.
Modalitas terapi untuk tumor Koenen adalah bedah eksisi, elektrodesikasi atau laser karbondioksida.Prosedur tindakan mengutamakan pada pengangkatan lesi tumor secara total karena kekambuhan pada lokasi yang sama mudah terjadi jika hanya dilakukan tindakan eksisi sebagian atau kuret saja. Tumor Koenen biasanya berasal dari lipatan kuku proksimal, yang tampaknya menjadi batas proksimal dari matriks germinal.14 Lempengan kuku antara basis proksimal tumor dan bagian proksimal dari matriks germinal sangat tipis atau hampir tidak ada, sehingga tindakan yang kurang hati-hati dapat menyebabkan kecacatan pada kuku. Matriks germinal harus dipertahankan dengan cara tindakan yang sangat berhati-hati di sepanjang bagian bawah permukaan tumor. Selain itu tumor juga harus direseksi total hingga lapisan basal.15
Tumor pada kuku biasanya menyerang satu jari dan berhubungan dengan berbagai gejala tergantung lokasi yang terkena. Sebagai contoh, alur pada nail plate menandakan tumor berasal dari lipatan kuku proksimal, sedangkan onikolisis atau nodul subungual merupakan tanda dari tumor yang berasal dari nail bed. Dalam kondisi tertentu, nail plate dapat berubah bentuk, ketebalan, maupun warnanya. Fibroma atau fibrokeratoma tumbuh sebagai nodular atau filiform dengan permukaan keratotik. Seringnya fibroma berasal dari lipatan kuku proksimal dan meluas ke permukaan lempeng kuku, sementara fibroma subungual jarang terjadi.16,17
Lipatan kuku (nail fold) terdiri dari empat epitel yaitu, lipatan kuku proksimal, matriks kuku, nail bed, dan hiponikium. Lipatan kuku proksimal merupakan lipatan kulit yang biasanya tidak memiliki kelenjar sebasea. Lapisan selanjutnya adalah matriks kuku (nail matrix). Matriks kuku proksimal (dorsal) dan distal (intermediate) menghasilkan bagian yang penting bagi kuku. Seperti halnya epidermis kulit, matriks memiliki lapisan pemisah basal yang menghasilkan keratinosit. Keratinosit inilah yang mengeras lalu mati, serta memberikan kontribusi pada lempeng kuku. Matriks kuku juga mengandung melanosit yang menyebabkan pigmentasi pada keratinosit. Nail bed terdiri dari epidermis dan bagian dermis yang mendasari penutupan periosteum falang distal, pembuluh darah, pembuluh limfatik, serta sel-sel lemak. Nail plate terdiri dari 3 lapisan horizontal yaitu lamina dorsal tipis, lamina intermediate tebal, dan lapisan ventral.16,17
Bedah listrik adalah teknik bedah yang menggunakan transmisi elektrik dengan tujuan untuk memotong dan merusak jaringan. Dalam prosedur bedah kulit, bedah listrik dikategorikan ke dalam enam modalitas yang berbeda yaitu elektrofulgurasi, elektrodesikasi, elektrokoagulasi, elektroseksi, elektrokauter dan elektrolisis. Elektrodesikasi adalah penghancuran jaringan menggunakan energi listrik frekuensi tinggi yang diaplikasikan dengan elektroda berbentuk pipih. Teknik ini digunakan untuk menghilangkan lesi yang tumbuh di bagian superfisial. Elektrodesikasi dapat dikombinasikan dengan kuretase untuk menghilangkan jaringan abnormal yang terletak lebih dalam untuk menghentikan perdarahan. Ujung elektroda aktif disentuhkan atau disisipkan dalam kulit untuk menghancurkan jaringan. Walaupun perlukaan kulit lebih besar dibanding dengan elektrofulgurasi, namun sebagian kerusakan jaringan tetap bersifat superfisial. Elektodesikasi merupakan modalitas terapi yang efektif untuk tumor epidermis.18
Pada prosedur tindakan reseksi di sekitar kuku, yang terpenting untuk dilakukan pertama kali adalah desinfeksi. Desinfeksi merupakan prosedur yang penting untuk mencegah kontaminasi luka. Berikutnya dilakukan pembatasan area tindakan steril dengan duk operasi. Teknik anestesi pada jari yang digunakan di sekitar kuku tergantung pada tipe pembedahan dan pilihan personal. Teknik anestesi blok proksimal jari memberikan anestesi yang paling baik untuk semua tipe pembedahan di sekitar kuku. Sebagaimana anestesi pada dasar kuku, teknik anestesi ini tidak terganggu dengan struktur kuku meskipun beberapa peneliti menyebutkan bahwa teknik anestesi blok distal jari bekerja lebih cepat dan menghasilkan warna kepucatan pada ujung jari karena obat yang diinjeksikan. Untuk jari ke-2, 3, dan 4, alternatif terbaik untuk teknik anestesi yang digunakan adalah anestesi blok transtekal. Sebanyak 3 ml lidocaine 2% diinjeksikan pada fleksor digitorum tendon melalui celah sendi volar metakarpofalangeal. Teknik anestesi ini memiliki keuntungan berupa tidak terlukanya serabut neurovaskular jari.19-21
Prosedur tindakan elektrodesikasi diawali dengan menyentuh permukaan lesi dengan elektroda tegangan rendah hingga tampak keabuan dan terbakar hangus pada seluruh lesinya. Permukaan lesi yang terbakar hangus diangkat seluruhnya menggunakan kain kasa steril atau kuretase. Proses ini diulang hingga lesi terangkat seluruhnya. Metode ini menghasilkan perdarahan dan bekas luka minimal karena hanya komponen epidermal saja yang diangkat. Syarat lesi yang dapat diangkat melalui tindakan elektrodesikasi dengan kombinasi kuretase adalah berupa tumor primer, berlokasi pada area dengan tingkat kekambuhan rendah, ekstremitas, atau bukan pada area H wajah, memiliki subtipe histologi nodular atau superfisial dengan diameter <1 cm pada wajah dan <2 cm pada badan dan ekstremitas.18
Terapi pasien dalam laporan kasus ini berupa tindakan desikasi dan kuretase setelah sterilisasi dan anestesi blok proksimal dengan lidocaine 1%. Area jari dan kuku di sekitar tumor diberi antibiotik topikal dan ditutup dengan dressing yang sesuai.21 Walsh dkk. telah meneliti efek dari tindakan pengangkatan lesi pada area jari dan kuku. Enam bulan setelah eksisi pada tumor Koenen, tidak dijumpai efek samping dan kekambuhan pada empat pasien dengan TSC.22 Pada pasien dalam laporan kasus ini, dilakukan tindakan reseksi total pada tumor di sekitar kuku jari kaki -1 dan -5 pada kaki kanan dan kiri. Prosedur diawali dengan proses desinfeksi dengan povidone iodine dan NaCl 0.9%, kemudian anestesi blok proksimal jari dengan lidocaine 1%. Setelah anestesi blok bekerja, tindakan reseksi dilakukan dengan elektrodesikasi kemudian diikuti dengan kuretase. Perdarahan dikendalikan dengan kasa steril. Oklusi luka menggunakan kasa steril dan hypafix setelah salep gentamicin diaplikasikan. Berdasarkan keterangan dari pasien pascatindakan dilakukan, dirinya merasa puas dengan hasil tindakan. Tidak timbul keluhan lain serta tidak dilaporkan terjadi kekambuhan sampai dengan follow-up terakhir.
RINGKASAN
Dilaporkan sebuah kasus tumor Koenen pada pasien wanita dengan kompleks tuberous sclerosis atau tuberous sclerosis complex (TSC) berusia 38 tahun. Pada anamnesis didapatkan keluhan utama berupa munculnya daging tumbuh di sekitar kuku jari kanan dan kiri sejak dua tahun lalu dan bertambah ukuran dan jumlahnya dua bulan terakhir. Diagnosis pasti untuk TSC dapat ditegakkan jika ditemukan 2 kriteria mayor atau 1 kriteria mayor bersama dengan 2 kriteria minor. Pasien ini memenuhi 4 dari 11 kriteria mayor dan 3 dari 7 kriteria minor sehingga diagnosis pasti TSC dapat ditegakkan. Terapi berupa tindakan eksisi total pada tumor di sela kuku jari kaki -1 dan jari kaki -5 kanan dan kiri. Prosedur tindakan diawali dengan desinfeksi, anestesi blok proksimal jari, dilanjutkan reseksi tumor dengan elektrodesikasi dan kuretase, kontrol perdarahan, serta penutupan luka setelah pemberian antibiotik topikal. Occlusive dressing dilakukan menggunakan kasa steril dan hypafix. Pasien mengaku merasa puas dengan hasil tindakan dan tidak melaporkan adanya kekambuhan pada follow-up terakhir.
DAFTAR PUSTAKA