Laporan Kasus Acrodermatitis Enteropathica pada Anak 5 Tahun dengan Level Zink Serum Normal
Adniana Nareswari, Moerbono Mochtar
Adniana Nareswari, Moerbono Mochtar

Laporan Kasus Acrodermatitis Enteropathica pada Anak 5 Tahun dengan Level Zink Serum Normal
Sumber: Medicinus April 2021 vol. 34 issue 1
Adniana Nareswari, Moerbono Mochtar, Suci Widhiati, Arie Kusumawardani, Endra Yustin Ellistasari, Indah Julianto
Bagian/ SMF Ilmu Kesehatan Kulit dan Kelamin Fakultas Kedokteran Universitas Sebelas Maret/ RSUD Dr. Moewardi Surakarta
ABSTRAK
Acrodermatitis enteropathica (AE) merupakan gangguan penyerapan zink yang dapat diturunkan ataupun diperoleh (acquired). Secara klinis, AE ditandai dengan munculnya dermatitis periorifisial dan akral, diare, serta alopesia. Kadar zink serum umumnya menurun pada pasien AE. Kasus: pasien anak laki-laki berusia 5 tahun dengan keluhan luka keropeng pada wajah, badan, dan ekstremitas yang dirasakan sejak 1 tahun dan memberat selama 1 bulan terakhir. Keluhan disertai adanya kerontokan rambut dan alis, diare serta sulit makan. Tampak status gizi kurang. Pada pemeriksaan dermatovenereologi didapatkan regio perioral, periorbital, trunkus posterior, inguinal, perianal, cubiti, poplitea dan dorsum pedis tampak papul, patch, plak eritem multipel disertai dengan skuama, erosi dan sebagian area disertai krusta kuning kecoklatan di atasnya. Regio oral tampak stomatitis dan cheilitis. Regio orbita tampak injeksi konjungtiva dan sekret. Regio kulit kepala, alis dan bulu mata tampak alopesia total. Hasil pemeriksaan laboratorium menunjukkan kadar zink serum normal dan penurunan kadar alkaline phosphatase (ALP). Pasien didiagnosis dengan acquired AE. Ditemukan perbaikan klinis pada pasien setelah pemberian suplementasi zink. Diagnosis AE tidak dapat hanya didasarkan pada kadar zink serum yang rendah. Apabila ditemukan pasien dengan gejala klinis mengarah ke AE berupa dijumpainya triad klasik AE, maka diharapkan penyakit dapat segera dikenali sehingga terapi yang tepat dapat diberikan dengan cepat.
Kata kunci: akrodermatitis enteropatika, zink
ABSTRACT
Acrodermatitis enterophatica (AE) is an inherited or acquired condition associated with zinc malabsorption. Clinical symptoms of AE are periorificial and acral dermatitis, alopecia, and diarrhea. Serum zinc levels usually decrease in AE patients. A 5-year-old boy presented with crusted erosion on the face, trunks and extremities that have been appeared for one year and worsened last month. It also accompanied by hair and eyebrow loss, diarrhea, and eating disorder. Patient was also malnourished. Dermatovenereology examination showed papules, patches, multiple erythematous plaques with squama, erosions with brownish yellow crust above located on perioral, periorbital, posterior trunk, inguinal, perianal, cubital, popliteal and dorsum pedis region. The oral region showed stomatitis and cheilitis. The orbital region showed conjunctival injection and eye discharge. The scalp, eyebrows and lashes showed total alopecia. Laboratory test showed normal serum zinc levels and decreased levels of alkaline phosphatase. The patient was diagnosed with acquired form of AE. Clinical improvement was seen after zinc supplementation. The diagnosis of AE cannot be made only by low serum zinc levels. If a classical triad of AE was found, we must be able to recognize it immediately, thus prompt and appropriate therapy could be given.
Keywords: acrodermatitis enteropathica, zinc
PENDAHULUAN
Acrodermatitis enterophatica (AE) adalah suatu penyakit yang disebabkan oleh gangguan penyerapan zink yang dapat dibedakan menjadi dua, yaitu AE yang diturunkan (inherited) dan AE yang didapat (acquired).[1] Pada AE tipe diturunkan (inherited), terjadi mutasi pada gen pembawa zink yaitu solute-linked carrier family 39 member A4 (SLC39A4) yang terletak pada pita kromosom 8q24.3, sedangkan AE tipe didapat (acquired) disebabkan oleh asupan komponen nutrisi zink yang rendah atau penurunan pelepasan zink perifer dari darah akibat gastrektomi, nutrisi parenteral, celiac disease atau inflammatory bowel disease (IBD).[2],[3],[4] Prevalensi AE diperkirakan terjadi pada 1-9 per satu juta populasi, dengan tingkat kejadian global 1:500.000 dari jumlah bayi baru lahir di seluruh dunia tanpa kecenderungan jenis kelamin dan ras.[5] Di Indonesia, ditemukan satu kasus AE pada seorang anak berusia 11 tahun yang terjadi bersamaan dengan dermatitis atopik dan eksema herpetikum.[6]
Diagnosis AE ditegakkan berdasarkan anamnesis, gambaran klinis, pemeriksaan laboratorium, dan temuan histopatologis.[7] Triad klasik AE secara klinis ditandai dengan munculnya dermatitis periorifisial dan akral, diare, dan alopesia.[1] Seluruh gambaran klinis AE di atas disebabkan oleh defisiensi zink. Baku standar pemeriksaan laboratorium untuk diagnosis AE adalah kadar zink serum dan fosfatase alkali. Sebagian besar pasien AE umumnya menunjukkan kadar zink serum yang lebih rendah dari nilai normal meskipun kasus AE dengan kadar zink serum normal juga pernah dilaporkan sebelumnya.[2],[8],[9]
Tata laksana AE yang utama berupa pemberian suplemen zink, baik secara oral maupun parenteral. Terapi penggantian zink oral sering menyebabkan perbaikan klinis yang bermakna hanya dalam waktu beberapa hari.[10] Acrodermatitis enteropathica dapat dikenali serta didiagnosis segera oleh dokter untuk mendapatkan penanganan yang tepat dan cepat, mencegah terjadinya perkembangan lesi serta komplikasi yang lebih berat walaupun jarang terjadi.[11]
Pada makalah ini dibahas satu laporan kasus mengenai varian acrodermatitis enteropathica jenis acquired pada anak usia 5 tahun dengan kadar zink serum normal. Tujuan penulisan makalah ini adalah untuk lebih meningkatkan pengetahuan mengenai AE sehingga dokter spesialis kulit dan kelamin dapat menegakkan diagnosis AE secara dini dan dapat memberikan terapi yang cepat dan tepat.
KASUS
Seorang anak laki-laki berusia 5 tahun dirujuk ke bagian Poli Kulit dan Kelamin RSUD dr. Moewardi dengan keluhan berupa adanya luka keropeng pada wajah, badan, tangan, pantat, selangkangan, dan kaki yang dirasakan sejak satu tahun yang lalu. Enam bulan yang lalu, bercak merah semakin banyak dan menyebar ke daerah wajah, tangan dan kaki. Bercak merah diikuti munculnya lepuh yang kemudian pecah dan menimbulkan keropeng. Keluhan tersebut juga disertai dengan kerontokan rambut kepala dan alis serta diare yang hilang timbul, semakin rewel, mudah marah serta sulit untuk makan. Sekitar satu bulan sebelum memeriksakan diri, luka dan keropeng semakin bertambah banyak, terutama di sekitar mulut, hidung dan mata. Pasien pernah dibawa berobat ke dokter umum namun keluhan tidak membaik. Riwayat sulit makan sejak usia 1 tahun dan jarang mengonsumsi daging sehingga berat badan sulit naik.
Pada pemeriksaan fisik didapatkan keadaan umum pasien tampak sakit sedang, kesadaran compos mentis. Pasien tampak kurus dengan status gizi kurang. Pemeriksaan dermatovenereologi regio perioral, periorbital, cubiti, trunkus posterior, inguinal, perianal, popliteal, dan dorsum pedis tampak patch, papul, dan plak eritem disertai dengan skuama, erosi, dan sebagian area disertai krusta kuning kecoklatan di atasnya. Regio oral tampak stomatitis dan cheilitis. Regio orbita tampak injeksi konjungtiva dan sekret. Regio kulit kepala, alis dan bulu mata tampak alopesia total (Gambar 1).
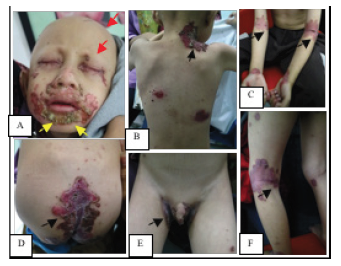
Gambar 1. (A) Regio periorifisial tampak patch dan plak eritema dengan krusta dan erosi yang membentuk gambaran seperti huruf “U” atau tapal kuda (panah kuning). Regio periorbita tampak patch eritema, erosi serta injeksi konjungtiva dan sekret. Regio kulit kepala, alis dan bulu mata tampak alopesia total (panah merah). (B-F) Regio trunkus posterior, cubiti, pergelangan tangan, gluteal, perianal, inguinal dan poplitea, tampak patch, papul, dan plak eritematosa yang tertutup krusta pada bagian tepi disertai dengan erosi (panah hitam).
Pemeriksaan laboratorium darah menunjukkan hasil zink serum normal 59 µg/dl (nilai rujukan 35-103 µg/dl) dan alkaline phosphatase (ALP) menurun 30 U/l (nilai rujukan 53-128 U/l). Pemeriksaan darah lainnya dalam batas normal. Hasil pemeriksaan dengan pengecatan Gram dari lesi perioral menunjukkan hasil PMN 3-5/LPB, kokus Gram positif >100/LPB dan batang Gram negatif >100/LPB. Hasil kultur bakteri pada lesi perioral menunjukkan hasil positif untuk Staphylococcus aureus. Berdasarkan anamnesis, pemeriksaan fisik, dan penunjang, pasien ini kami diagnosis dengan acquired acrodermatitis enteropathica. Pasien selanjutnya mendapatkan terapi suplementasi sirup zinc sulfate 20 mg/hari (5 ml) dan perawatan kulit dengan cara kompres luka menggunakan NaCl 0,9% selama 10-15 menit dilanjutkan dengan pengaplikasian salep gentamicin dua kali sehari.
Satu minggu pertama setelah dimulainya terapi pasien menunjukkan perbaikan klinis yang cukup bermakna dengan berkurangnya lesi eritematosa dan krusta terutama di daerah periorbital dan perioral. Pasien juga dilaporkan tidak lagi mengalami diare. Enam minggu kemudian pasien kembali kontrol ke poli. Dijumpai lesi kulit yang semakin berkurang, kemerahan menghilang, rambut kepala, alis dan bulu mata mulai tumbuh (Gambar 2). Pasien direncanakan untuk menjalani pemeriksaan laboratorium kadar zink, ALP, dan zat besi setiap 3 bulan.
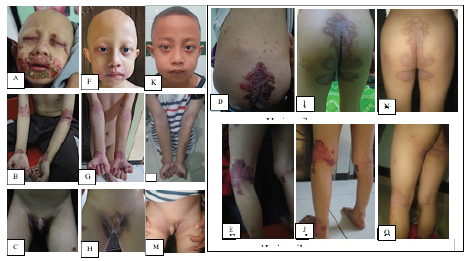
Gambar 2. (A-B) Regio periorifisial tampak patch dan plak eritematosa dengan krusta dan erosi yang membentuk gambaran seperti huruf “U” atau tapal kuda. Regio periorbita tampak patch eritematosa, erosi serta injeksi konjungtiva disertai sekret. Regio kulit kepala, alis dan bulu mata tampak alopesia total. (B-E) Regio cubiti, pergelangan tangan, inguinal, gluteal dan poplitea tampak papul, patch dan plak eritematosa yang tertutup krusta pada bagian tepi disertai dengan erosi. (F-J) Satu minggu pertama setelah terapi menunjukkan perbaikan klinis yang cukup bermakna dengan berkurangnya lesi eritematosa dan krusta terutama di daerah periorbital dan perioral serta pasien tidak lagi mengalami diare. (K-O) Enam minggu setelah terapi lesi kulit menghilang, meninggalkan hiperpigmentasi pascainflamasi, rambut kepala, alis dan bulu mata mulai tumbuh.
DISKUSI
Acrodermatitis enterophatica (AE) didefinisikan sebagai bentuk penyakit defisiensi zink bersifat herediter yang dapat diturunkan (inherited) maupun didapat (acquired).1,12,13 Defisiensi zink didapat umumnya terjadi secara sekunder karena berbagai penyebab lain.14 Acrodermatitis enteropathica tipe didapat (acquired AE) selanjutnya dapat diklasifikasikan kembali berdasarkan kadar zink serum menjadi dua jenis yaitu AE dengan kadar zink serum rendah dan AE dengan gambaran klinis yang khas namun dengan kadar zink serum normal.15 Pasien pada kasus ini tetap didiagnosis dengan acquired AE walaupun didapatkan hasil laboratorium kadar zink serum dalam batas normal. Temuan ini mengindikasikan bahwa zink serum bukan merupakan indikator pasti untuk penegakkan diagnosis AE. Hal ini juga menunjukkan bahwa suplementasi zink harus segera diberikan dan tidak boleh ditunda pada pasien dengan kecurigaan AE walaupun kadar zink dalam serum normal.
Manifestasi klinis dari acquired dan inherited AE relatif sama, yakni terdiri dari tiga gejala klasik yaitu dermatitis periorifisial, alopesia, dan diare.16 Penyakit ini diawali dengan munculnya lesi kulit eritematosa yang simetris, terkadang berupa lesi vesikobulosa atau pustuler, mengenai daerah sekitar perioral, anogenital dan akral kemudian meluas ke area tubuh lainnya. Tanda lain yang muncul pada mukosa dan kulit yaitu rontoknya rambut kepala, alis dan bulu mata (alopesia), glositis, gingivitis, stomatitis, onikodistrofi, onikolisis, dan paronikia.[17] Gejala lain yang paling menonjol adalah diare yang dapat menyebabkan komplikasi neuropsikologis (iritabilita, letargi, depresi, dan anoreksia), gangguan pertumbuhan, penurunan berat badan, anemia, dan adanya keterlibatan organ mata (fotofobia, blefaritis dan konjungtivitis). Infeksi bakteri sekunder atau kandidiasis cukup sering terjadi dan dapat mengaburkan gambaran klinis yang terjadi.18 Pasien pada kasus ini menunjukkan triad klasik secara lengkap yaitu keterlibatan kulit berupa lesi eksematosa eritem dengan skuama dan krusta pada area periorifisial (periorbital, perioral, nasal, perianal) dan akral, adanya keterlibatan mukosa berupa konjungtivitis, blefaritis, stomatitis dan cheilitis, serta alopesia total pada rambut kepala, alis dan bulu mata. Gejala lain yang muncul pada pasien ini adalah diare, gangguan psikologis, ketidakstabilan emosi, serta gangguan pertumbuhan. Alopesia dan diare muncul hampir bersamaan dengan munculnya lesi kulit pada saat pasien berusia 4 tahun, yang mengindikasikan adanya kondisi defisiensi zink pada saat itu. Onset munculnya lesi kulit saat usia balita menunjukkan bahwa defisiensi zink pada pasien ini bukan merupakan suatu kelainan yang diturunkan melainkan defisiensi zink yang didapat, diduga akibat asupan zink yang kurang dari makanan. Alopesia dan lesi plak kulit yang menyerupai psoriasis pada pasien ini mengindikasikan bahwa defisiensi zink telah berlangsung lama atau kronis.
Diagnosis banding dari AE antara lain psoriasis, dermatitis atopik (DA), dan dermatitis seboroik (DS).14 Pada pasien didapatkan pemeriksaan tanda Auspitz negatif dengan tidak ditemukannya bintik perdarahan setelah dilakukan goresan pada lesi kulit, sehingga diagnosis psoriasis dapat disingkirkan. Diagnosis DA pada pasien ini disingkirkan dengan tidak ditemukannya atopi diatesis yaitu riwayat keluarga dengan atopi, riwayat bersin di pagi hari, riwayat eksim berulang, dan asma. Gambaran klinis pada pasien ini menyerupai DS, namun predileksi lesi di daerah wajah lebih mengarah ke diagnosis AE karena lesi ditemukan di area periorifisial (periorbita, perinasal dan perioral), sedangkan pada DS lesi di wajah lebih sering ditemukan di area seboroik yaitu seperti wajah, lipatan retroaurikular, leher, dan tubuh bagian atas.19 Ketiga diagnosis banding di atas juga disingkirkan dengan adanya respons yang baik dan cepat terhadap pemberian suplementasi zink.
Diagnosis Acrodermatitis enteropathica ditegakkan berdasarkan manifestasi klinis dan kadar zink serum yang rendah. Apabila ditemukan kadar zink serum yang normal namun dengan gambaran klinis yang khas serta memberikan respons yang cepat terhadap suplementasi zink yang adekuat maka diagnosis AE tetap dapat ditegakkan.2 Hal ini disebabkan oleh karena kadar zink plasma hanya merupakan 0,1% dari jumlah total zink di dalam tubuh.20 Selain itu, enzim yang bergantung pada zink seperti ALP dapat diukur sebagai penanda pengganti. Alkaline phosphatase sering menurun pada pasien dengan defisiensi zink. Hipoalbuminemia juga dapat menyerupai defisiensi zink.21,22,23 Pada pasien ini ditemukan bahwa kadar ALP menurun sehingga dapat menjadi suatu penanda adanya defisiensi zink.
Pada pasien dengan defisiensi zink tipe didapat (acquired), zink elemental (Zn) dengan dosis 0,5-1 mg/kg per hari cukup untuk mengatasi defisiensi yang terjadi.20 Gejala seperti diare, lesi kulit, infeksi kulit akan membaik bahkan sebelum kadar zink serum kembali normal.24 Lamanya waktu pengobatan juga tergantung pada etiologi defisiensi zink. Pasien AE dengan defisiensi zink reversibel tidak membutuhkan terapi zink seumur hidup seperti AE tipe diturunkan (inherited).25 Efek samping dari terapi zink adalah diare, mual, muntah, sakit kepala ringan, dan kelelahan.[20]
Terapi suplementasi zink pada pasien ini harus segera diberikan karena adanya kecurigaan yang kuat ke arah diagnosis AE. Terapi yang diberikan adalah suplementasi sirup zinc sulfate 20 mg/hari. Pasien mengalami perbaikan klinis pada kulit dan diare dilaporkan berhenti setelah 1 minggu terapi. Rambut kepala, alis, dan bulu mata kembali tumbuh setelah enam minggu terapi. Selain itu, keadaan emosi pasien menjadi lebih stabil dan pasien mulai tidak sulit untuk makan. Selanjutnya kadar zink diukur setiap 3-6 bulan, dosis disesuaikan dengan perbaikan klinis yang terjadi. Pasien pada kasus ini belum mengalami efek samping suplementasi zink seperti mual, muntah diare atau sakit kepala. Pada pasien ini, terjadi infeksi sekunder karena dari hasil pemeriksaan kultur lesi didapatkan pertumbuhan Staphylococcus aureus, namun segera dapat teratasi dengan pemberian terapi antibiotik topikal serta suplementasi zink.
KESIMPULAN
Dilaporkan satu kasus acrodermatitis enteropathica (AE) tipe didapat (acquired) pada anak berusia 5 tahun dengan kadar serum zink yang normal. Pasien mendapatkan terapi suplementasi zink 20 mg/hari. Satu minggu pertama setelah terapi, terdapat perbaikan klinis berupa berkurangnya lesi eritematosa pada kulit terutama pada regio fasial dan diare mulai menghilang. Enam minggu setelah terapi lesi kulit hampir seluruhnya menghilang, meninggalkan hiperpigmentasi pascainflamasi, rambut kepala, alis, dan bulu mata kembali tumbuh, diare menghilang, serta emosi pasien lebih stabil. Adanya respons yang baik terhadap suplementasi zink pada pasien ini mengonfirmasi diagnosis AE. Diagnosis AE tidak dapat didasarkan hanya pada kadar zink serum yang rendah. Bila kita menemukan pasien dengan gejala klinis mengarah ke AE, kita harus dapat segera mengenalinya sehingga terapi yang tepat dan cepat dapat diberikan.
DAFTAR PUSTAKA