Patofisiologi dan Terapi Sindrom Stevens-Johnson dan Nekrolisis Epidermal Toksik
Rina Diana, Muhammad Eko Irawanto
Rina Diana, Muhammad Eko Irawanto
Patofisiologi dan Terapi Sindrom Stevens-Johnson dan Nekrolisis Epidermal Toksik
Sumber: Medicinus Agustus 2020 vol. 33 Issue 2
Rina Diana, Muhammad Eko Irawanto
Bagian/SMF Ilmu Kesehatan Kulit dan Kelamin Fakultas Kedokteran Universitas Sebelas Maret, RSUD Dr. Moewardi Surakarta
PENDAHULUAN
Nekrolisis epidermis (NE) adalah sindrom reaksi mukokutan akut yang ditandai dengan nekrosis dan pengelupasan epidermis yang luas serta dapat menyebabkan kematian. Lesi awal berupa makula eritematosa, kemudian berkembang secara progresif menjadi lesi lepuh kendur dan selanjutnya terjadi pengelupasan epidermis.1 Berdasarkan luas permukaan tubuh yang terlibat, NE diklasifikasikan menjadi tiga kategori, yaitu sindrom Stevens-Johnson (SSJ) jika luas lesi <10%, overlap SSJ-nekrolisis epidermal toksik (SSJ-NET) jika luas lesi 10-30% dan nekrolisis epidermal toksik (NET) jika luas lesi >30%.2
Angka kejadian SSJ-NET di Eropa dan Amerika Serikat diperkirakan berjumlah 1-6 kasus per 1 juta pasien per tahun, di mana kejadiannya lebih jarang pada pria dengan sex ratio 0,6.1 Di Indonesia, angka kejadian untuk kasus ini belum diketahui secara pasti. Berdasarkan beberapa penelitian retrospektif didapatkan angka kejadian SSJ di RSUP dr. Mohammad Hoesin (Palembang) pada periode 2006-2008 yang tinggi, yaitu sebanyak 43 kasus, juga di RSU dr. Moewardi (Surakarta) pada periode Januari 2015-Mei 2016 sebanyak 10 kasus.3,4 Kasus SSJ-NET dapat terjadi pada semua tingkatan usia namun risikonya meningkat setelah dekade ke-4.1 Kasus ini juga pernah dilaporkan juga terjadi pada anak-anak berumur 3 bulan. Sindrom Stevens-Johnson (SSJ)-NET juga dilaporkan lebih sering terjadi pada ras Kaukasia.5 Angka kejadian pada anak-anak lebih rendah serta memiliki prognosis yang lebih baik dibandingkan pada orang dewasa.6 Meningkatnya usia, adanya komorbiditas penyakit dan keterlibatan kulit yang lebih luas berkorelasi dengan prognosis yang lebih buruk.1
Terdapat beragam penyebab SSJ maupun NET, antara lain infeksi, vaksinasi, obat, penyakit sistemik, dan makanan. Namun penyebab utama sebagaimana ditemukan pada banyak kasus adalah paparan obat. Lima puluh persen kasus SSJ berhubungan dengan paparan obat; dan lebih dari 100 macam obat telah dilaporkan sebagai kemungkinan penyebab.7,8 Mycoplasma pneumoniae juga termasuk sebagai salah satu penyebab umum SSJ yang terjadi pada anak-anak.6,9
Sindrom Stevens-Johnson (SSJ) dan nekrolisis epidermal toksik (NET) merupakan penyakit yang dapat menyebabkan kematian, oleh karena itu memerlukan penanganan yang cepat dan tepat. Mengidentifikasi serta menghentikan penggunaan obat penyebab dengan segera (pada kasus yang meragukan, menghentikan semua obat yang dikonsumsi dalam 8 minggu sebelum onset) dan merawat pasien di rumah sakit.3 Walaupun demikian, patofisiologi NE sampai saat ini masih belum diketahui secara jelas.3 Berdasarkan hal tersebut, penulisan tinjauan pustaka ini bertujuan untuk lebih memahami patofisiologi serta penatalaksanaan terkini pada kasus SSJ-NET.
ETIOLOGI
Nekrolisis epidermis (NE) yang terdiri dari SSJ dan NET adalah reaksi mukokutan yang akut yang mengancam jiwa, dengan karakteristik berupa nekrosis luas. Erupsi awal SSJ biasanya berupa makula eritema dengan lesi target atipikal menyerupai eritema multiformis, sehingga seringkali terjadi kesalahan diagnosis.10 Namun lesi target atipikal ini tidak selalu didapatkan. Diagnosis SSJ dilakukan terutama berdasarkan gejala klinis berupa ruam makula morbiliformis disertai purpura dengan bentuk tidak rata dan umumnya tidak gatal. Erupsi pada umumnya simetris pada wajah, bagian atas badan, dan bila terlihat difus dengan bula disertai tanda Nikolsky yang positif, namun tanda ini tidak khas untuk SSJ maupun NET. Umumnya bula timbul di area mata, telinga, hidung, serta daerah genital yang mudah pecah dan meninggalkan area kemerahan sehingga akan terlihat dermis yang basah (oozing dermis). Epidermis yang mengalami nekrosis akan terlihat sebagai kulit mengelupas mirip luka bakar derajat dua. Munculnya SSJ biasanya terjadi setelah mengonsumsi suatu obat dengan durasi antara 4-30 hari, yang didahului dengan gejala prodromal selama 1-14 hari, seperti demam atau gejala flu, sakit kepala, malaise, sakit tenggorokan, mialgia dan rinitis, terkadang disertai muntah dan diare.6,8
Terdapat berbagai kemungkinan penyebab SSJ maupun NET. Etiologi SSJ dan NET digolongkan menjadi empat kategori, antara lain infeksi, obat, berhubungan dengan keganasan, serta idiopatik, namun penyebab utama adalah paparan obat. Pada kasus SSJ, 50% kasus berhubungan dengan paparan obat dan lebih dari 100 macam obat telah dilaporkan sebagai kemungkinan penyebab. Pengobatan dengan obat tunggal dapat memprediksi obat sebagai penyebab pada 60-79% kasus, dan umumnya reaksi timbul antara 4-30 hari setelah paparan awal. Pada penggunaan obat dalam jangka waktu lama, seperti penggunaan carbamazepine, phenytoin, phenobarbital, atau allopurinol, risiko tertinggi terjadinya SSJ adalah dalam 2 bulan pertama pemakaian obat, setelah itu risiko terjadinya SSJ akan menurun.1,8,11 Penyebab lainnya adalah imunisasi, paparan bahan kimia, transplantasi sumsum tulang, dan radioterapi. Sinar matahari juga dilaporkan bisa menjadi penyebab SSJ-NET walaupun kasusnya sangat jarang.8
PATOFISIOLOGI
Hingga saat ini patofisiologi SSJ-NET masih belum jelas sepenuhnya. Secara patologi, kerusakan jaringan berupa nekrolisis epidermal merupakan gambaran dari adanya kematian sel keratinosit secara masif melalui proses apoptosis. Apoptosis juga merupakan penanda awal dari SSJ-NET. Rangsangan yang dapat menginduksi apoptosis antara lain tekanan seluler, kerusakan DNA dan keberadaan sitokin intraselular.2,12 Apoptosis juga dapat terjadi akibat peranan dari sel T sitotoksik terhadap keratinosit, melalui perforin-granzim B atau interaksi Fas–FasL. Chung dkk (2008) menemukan bukti bahwa terdapat molekul sitotoksik lain yang berperan dalam apoptosis keratinosit pada SSJ-NET, yaitu granulisin. Granulisin merupakan sebuah protein kationik, sitolitik yang diproduksi oleh limfosit T sitotoksik, sel natural killer (NK) dan sel natural killer T (NKT) yang ditemukan dengan konsentrasi yang tinggi di dalam cairan bula pasien SSJ. Selain itu, injeksi granulisin rekombinan pada kulit hewan coba tikus dapat menginduksi munculnya nekrolisis epidermal dan infiltrat sel radang.2
Teori lain tentang patofisiologi SSJ-NET ini adalah adanya slow acetylation (gangguan metabolisme obat) sehingga terjadi peningkatan produksi metabolit reaktif yang bersifat toksik yang dapat memicu respons imun sekunder. Selain itu, terdapat pula hipotesis teori kerentanan genetik, yang menyatakan bahwa terdapat asosiasi kuat antara HLA-B75 (alel B*1502) dari HLA-B dan SSJ akibat paparan carbamazepine dan phenytoin, serta antara HLA-B58 (alel B*5801) dan SSJ akibat paparan allopurinol pada orang Asia.2,5
A. Peran dari sel T sitotoksik terhadap keratinosit
Peran yang tepat dari sel T sitotoksik dalam proses reaksi alergi obat masih belum jelas. Terdapat beberapa jalur utama yang menyebabkan apoptosis sel target oleh limfosit T sitotoksik, yaitu jalur eksositosis yang dimediasi perforin-granzim dan interaksi Fas-FasL serta peran granulisin.
1. Jalur perforin-granzim
Kehadiran sel T teraktivasi yang mengekspresikan granzim B (GrB) dan perforin telah diamati pada berbagai penyakit imunologi, termasuk penyakit jantung akut, paru-paru, dan penolakan allograft ginjal. Mekanisme ini juga terlihat pada adverse cutaneous drug reactions seperti SSJ dan NET (Gambar 1).
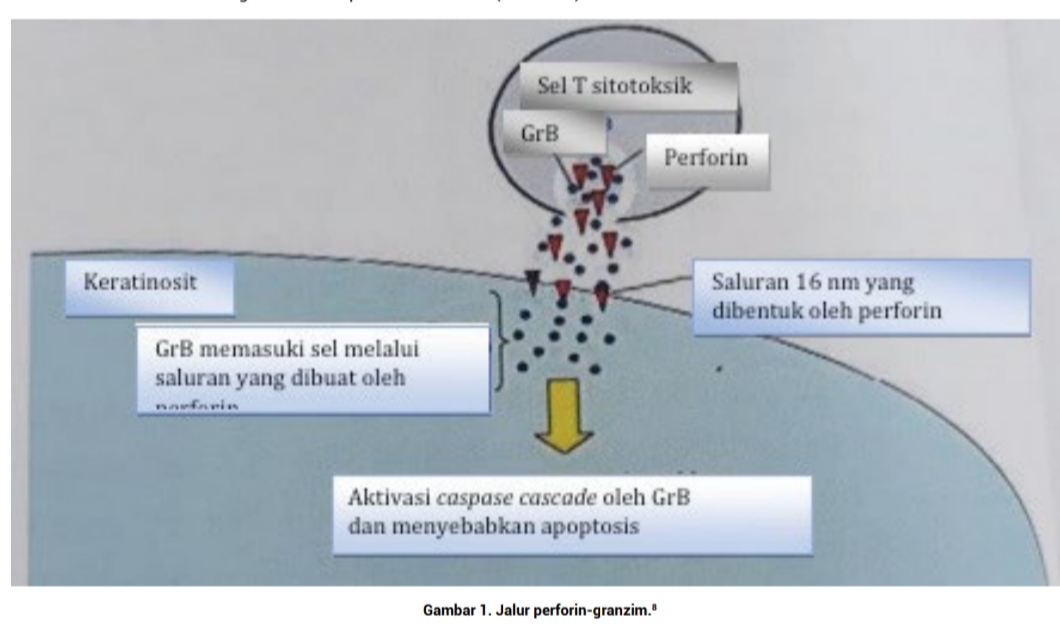
Granzim B (GrB) dan perforin merupakan protein sitolitik yang dilepaskan oleh sel T sitotoksik teraktivasi dan sel NK. Perforin akan membentuk pori pada membran sel sehingga GrB bisa masuk dan menginduksi apoptosis dengan mengaktifkan caspase cascade. Namun penelitian terbaru menunjukkan bahwa perforin dan GrB terdapat dalam vesikel dan dikirim ke sel-sel lain melalui reseptor 6-fosfat mannose untuk menyebabkan apoptosis melalui berbagai jalur. Peningkatan jumlah perforin, GrB, tumor nekrosis faktor-α (TNF-α) dan FasL telah diamati berkorelasi dengan tingkat keparahan penyakit hipersensitivitas obat baik pada erupsi makulopapular yang ringan maupun pada NET yang lebih berat. Selain itu, efek sitotoksik dari limfosit terhadap keratinosit dapat dilemahkan melalui penghambatan perforin-GrB, namun tidak melalui antibodi monoklonal anti-Fas.13
2. Interaksi Fas-Fas ligand (Fas-FasL)
Fas ligand (FasL) merupakan bagian dari sitokin TNF yang memiliki kemampuan untuk menginduksi apoptosis dengan cara mengikat reseptor permukaan sel spesifik, yaitu fas death receptor. Fas berfungsi sebagai sensor permukaan sel yang mendeteksi adanya sinyal kematian ekstraseluler yang spesifik dan secara cepat memicu kerusakan sel melalui proses apoptosis (Gambar 2). Ketika FasL mengikat reseptor Fas yang seasal, sinyal apoptosis dikirim ke sel-sel dan ekspresi FasL dimunculkan pada proses transkripsi serta tingkat protein di dalam sel T dan selanjutnya menyebabkan disintegrasi serta kematian sel. Pada SSJ dan NET, apoptosis keratinosit ini terjadi berlebihan dalam beberapa jam. Setelah itu terjadi nekrosis dan kohesi antar keratinosit yang berdekatan serta kohesi keranosit ke membranosit hilang dalam beberapa jam hingga beberapa hari. Seluruh epidermis yang telah rusak ini akan memberikan gambaran nekrolisis epidermal. Apoptosis ini dapat dicegah dengan antibodi monoklonal yang menghambat interaksi Fas-FasL. 2,12
Penelitian Posadas dkk juga mendapatkan peningkatan kadar sitokin proinflamasi (TNF-α) dan penanda sitotoksik (perforin, GrB dan FasL) pada reaksi hipersensitivitas lambat yang diinduksi obat, terutama pada fase akut dan kadarnya menjadi normal saat resolusi. Dengan demikian, dapat disimpulkan bahwa sitokin-sitokin ini dapat menginduksi adhesi, aktivasi sel T dan monosit serta berpartisipasi dalam proses apoptosis.12
3. Granulisin
Penelitian terbaru mengenai granulisin, suatu protein sitolitik yang multifungsi, menjelaskan mekanisme patogen yang mendasari kematian keratinosit yang luas pada SSJ-NET. Kadar granulisin 15-kDa lebih dominan dibandingkan kadar perforin, GrB, dan FasL dalam cairan bula SSJ-NET. Penurunan jumlah granulisin menyebabkan berkurangnya sitotoksisitas cairan bula SSJ-NET terhadap keratinosit. Bahkan peningkatan kadar granulisin serum selama fase awal SSJ-NET juga teramati, namun tidak pada pasien dengan erupsi makulopapular akibat obat. Selain efek sitotoksik, granulisin telah terbukti berfungsi sebagai chemoattractant untuk limfosit T, sel NK, monosit, dan sel inflamasi lainnya. Berdasarkan temuan ini, diharapkan ditemukan terapi antigranulisin spesifik untuk SSJ-NET dalam waktu dekat.13
Patofisiologi SSJ-NET yang terbaru saat ini terangkum pada Gambar 3. Pada individu dengan faktor predisposisi tertentu setelah terpapar obat terdapat reaksi kekebalan spesifik terhadap obat atau salah satu metabolitnya. Selain itu, terdapat hubungan antara FasL yang bersifat sitolitik terhadap keratinosit serta sekresi granulisin dari limfosit T sitotoksik, sel NK dan sel NKT. Hal ini menyebabkan apoptosis keratinosit yang dimediasi oleh FasL dan granulisin yang berujung dengan nekrosis epidermal dan pelepasan epidermis (detachment).2
Bahkan, berbagai sitokin/kemokin yang dapat menyebabkan proliferasi dan aktivasi sel T serta sel kekebalan lainnya telah ditemukan meningkat pada lesi kulit, cairan bula, sel bula, peripheral blood mononuclear cell (PBMCs) atau plasma pasien SSJ-NET. Sitokin-sitokin ini antara lain interferon- (IFN), TNF-α, interleukin-2 (IL-2), IL-5, IL-6, IL-10, IL-12, IL- 13, IL-15, IL-18, cell chemokine receptor tipe 3 (CCR3), chemokine CXC receptor (CXCR3), CXCR4 dan CCR10.13
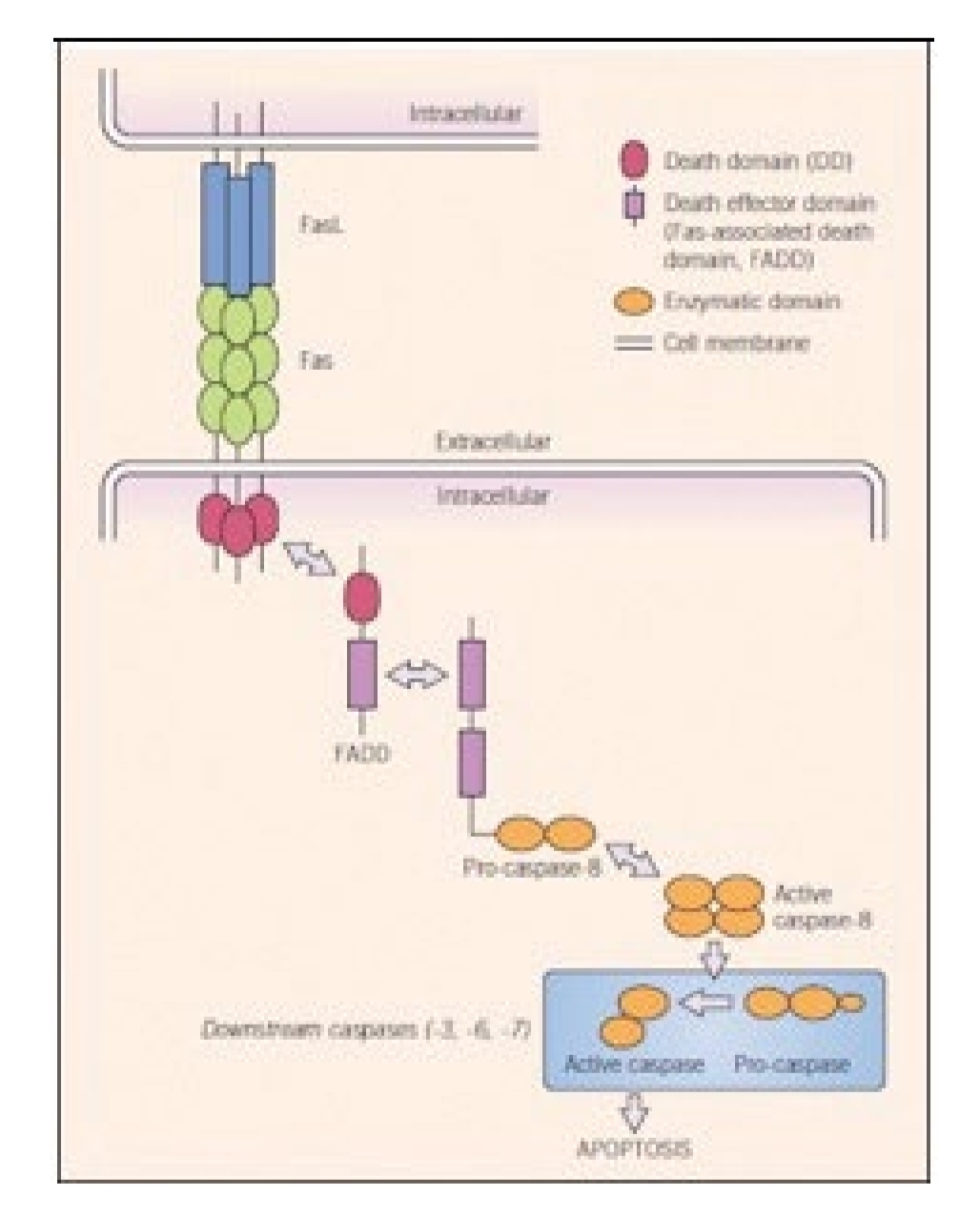
Gambar 2. Kematian sel apoptosis melalui jalur sinyal Fas. Fas dan FasL merupakan protein transmembran. Sinyal Fas diinduksi saat kontak dengan membran yang berikatan dengan FasL dari sel yang berdekatan. Kemudian, protein sinyal intraseluler Fas-associated death domain (FADD) dan pro-caspase-8 dilepaskan dan menyebabkan autoaktivasi protease caspase-8 serta apoptosis yang disebabkan oleh aktivasi caspase efektor (caspase-3, -6, -7) yang menyebabkan disintegrasi dan kematian seluler.2,14
B. Kapasitas N-asetilasi
Kapasitas N-asetilasi yang rendah merupakan salah satu faktor predisposisi untuk terjadinya SSJ dan NET pada pasien yang memerlukan obat-obatan yang mengandung N-asetilasi, misalnya sulfonamide (sulfasalazine), isoniazid (INH), dapsone, hydralazine, procainamide, clonazepam dan nitrazepam. Reaksi asetilasi dari obat-obat ini dikatalisis oleh enzim N-asetiltransferase (NAT) yang dikodekan oleh 2 gen yang dinamai NAT-1 dan NAT-2 yang terletak di kromosom 8. Lokus NAT-2 adalah situs untuk mengetahui polimorfisme genetik dari kapasitas N-asetilasi. Sampai saat ini, terdapat 2 fenotipe yaitu: asetilator lambat dan asetilator cepat. Fenotipe asetilator cepat ditemukan pada sebagian besar orang Eskimo Kanada, Jepang atau China. Sebaliknya, pada orang Kaukasia, distribusi asetilator lambat dan cepat berbeda-beda yaitu 60% dari populasi adalah asetilator cepat dan 40% adalah asetilator lambat.15 Polimorfisme genetik pada fenotip N-asetilisasi memiliki relevansi klinis yang penting dalam hal detoksifikasi zat karsinogenik dan dalam metabolisme obat. Secara khusus, peningkatan frekuensi kanker kandung kemih yang diinduksi oleh paparan kronis amina aromatis (yang memerlukan N-asetilasi untuk detoksifikasi) dikaitkan dengan fenotipe N-asetat yang lambat. Polimorfisme N-asetilasi juga memiliki implikasi klinis pada metabolisme obat, dosis obat dan efek samping obat, misalnya N-asetilator cepat memerlukan dosis INH yang lebih tinggi untuk mempertahankan tingkat serum obat yang adekuat daripada N-asetilator lambat. Dengan demikian, fenotipe N-asetilator lambat dapat menjadi predisposisi reaksi merugikan obat-obatan yang memerlukan N-asetilator.15
C. Faktor Genetik
Sebagian besar SSJ-NET disebabkan oleh obat dan berkaitan dengan genetik. Hubungan obat dan genetik (farmakogenomik) ini dengan terjadinya SSJ-NET dapat terjadi secara mekanisme imunologi maupun non-imunologi.16
1. Farmakogenomik yang dimediasi oleh imun
Selama dekade terakhir, terdapat banyak hubungan antara SSJ-NET dan alel Human Leucocyte Antigens (HLA) dari major histocompatibility complex (MHC) Kelas I dan II.
Beberapa model ekslusif non-mutual telah diajukan untuk menjelaskan bagaimana senyawa molekul sintetis yang kecil (obat-obatan) dikenali oleh sel T yang bergantung pada MHC, antara lain konsep hapten/model prohapten, model pharmacological interaction (p-i) yaitu interaksi farmakologis obat-obatan dengan kekebalan tubuh reseptor dan model repertoar yang berubah. Genetik juga memainkan peran penting dalam perkembangan SSJ-NET. HLA-B1502 telah dikaitkan dengan SSJ yang disebabkan oleh carbamazepine pada populasi Han Cina dan HLA-B5801 dikaitkan dengan SSJ-NET yang diinduksi oleh allopurinol pada populasi Jepang. Namun, temuan tersebut tidak dapat dikonfirmasi di Eropa. Dengan demikian, risiko SSJ-NET terkait dengan paparan obat berisiko tinggi dan juga kecenderungan genetik. Untuk meningkatkan keamanan obat-obatan, perlu dilakukan penapisan obat preklinis untuk mengevaluasi interaksi antara obat dan HLA.6,17
Kasus SSJ-NET juga dikaitkan dengan gangguan kemampuan dalam mendetoksifikasi metabolit obat intermediat reaktif. Hal ini diawali oleh respons imun terhadap kompleks antigen yang dibentuk oleh reaksi metabolit tersebut dengan jaringan inang tertentu. Kerentanan genetik juga dapat berperan, sebagaimana dibuktikan dengan identifikasi alel HLA yang terkait obat sebagai gen yang rentan untuk berkembang menjadi SSJ-NET. Selain alel yang tercantum dalam Tabel 1, alel HLA-DQB1*0601 telah dilaporkan dalam jumlah yang tidak proporsional pada pasien kulit putih dengan SSJ dan komplikasi okular, yang menunjukkan bahwa alel ini dapat memberikan peningkatan risiko pada fenotipe klinis spesifik ini.2 Pengamatan ini memiliki implikasi teoritis yang penting karena gen HLA berperan dalam mekanisme kekebalan tubuh. Akan tetapi, karena asosiasi yang ditemukan di Taiwan sangat berbeda dengan negara lain, hal ini tidak dapat diaplikasikan.18
Tabel 1. Farmakogenetik HLA yang berkaitan dengan SSJ-NET11
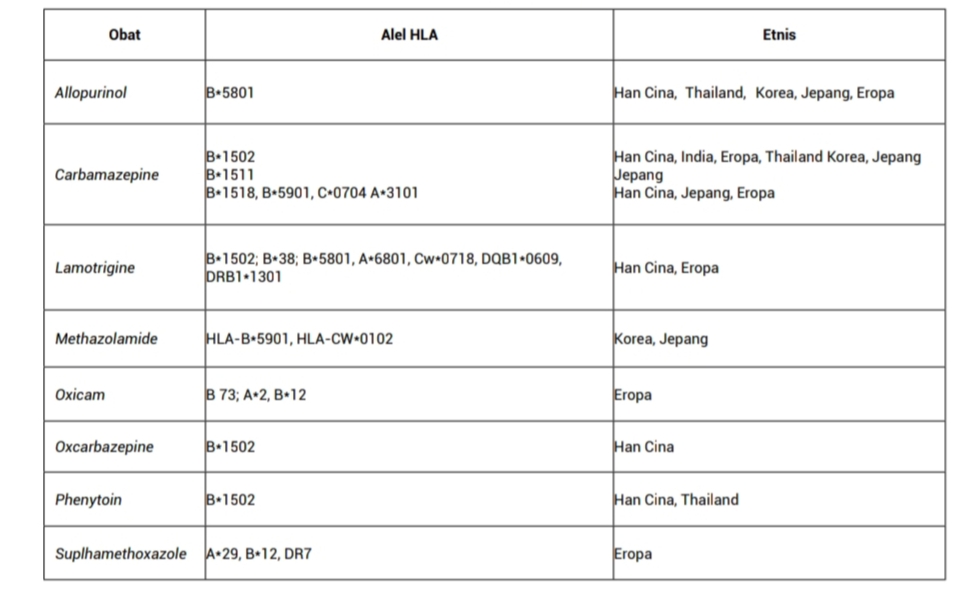
Beberapa hipotesis telah diusulkan untuk menjelaskan mekanisme SSJ-NET yang dimediasi oleh sistem imun, yang menjelaskan interaksi antara sel efektor-HLA dengan obat, antara lain:11
a. Hapten
Hipotesis ini menjelaskan bahwa obat atau metabolitnya tidak dapat menimbulkan reaksi imunogenik. Obat bertindak sebagai hapten dan membentuk ikatan kovalen dengan peptida sel inang dan selanjutnya dipresentasikan oleh HLA ke reseptor sel T sesuai dengan jalur antigen peptida klasik.
b. Direct pharmacological interaction (P-I)
Hipotesis ini menjelaskan bahwa obat atau metabolitnya mengawali reaksi imun melalui interaksi yang reversible dan langsung dengan reseptor sel T dan HLA yang mengandung peptida tanpa membutuhkan metabolisme obat sebelumnya. Interaksi langsung ini tampak pada kasus SSJ yang diinduksi oleh carbamazepine yang mana tampak bahwa HLA-B*1502 mengandung peptida endogen yang berikatan secara langsung tanpa keterlibatan metabolisme obat intraseluler atau jalur proses antigen.
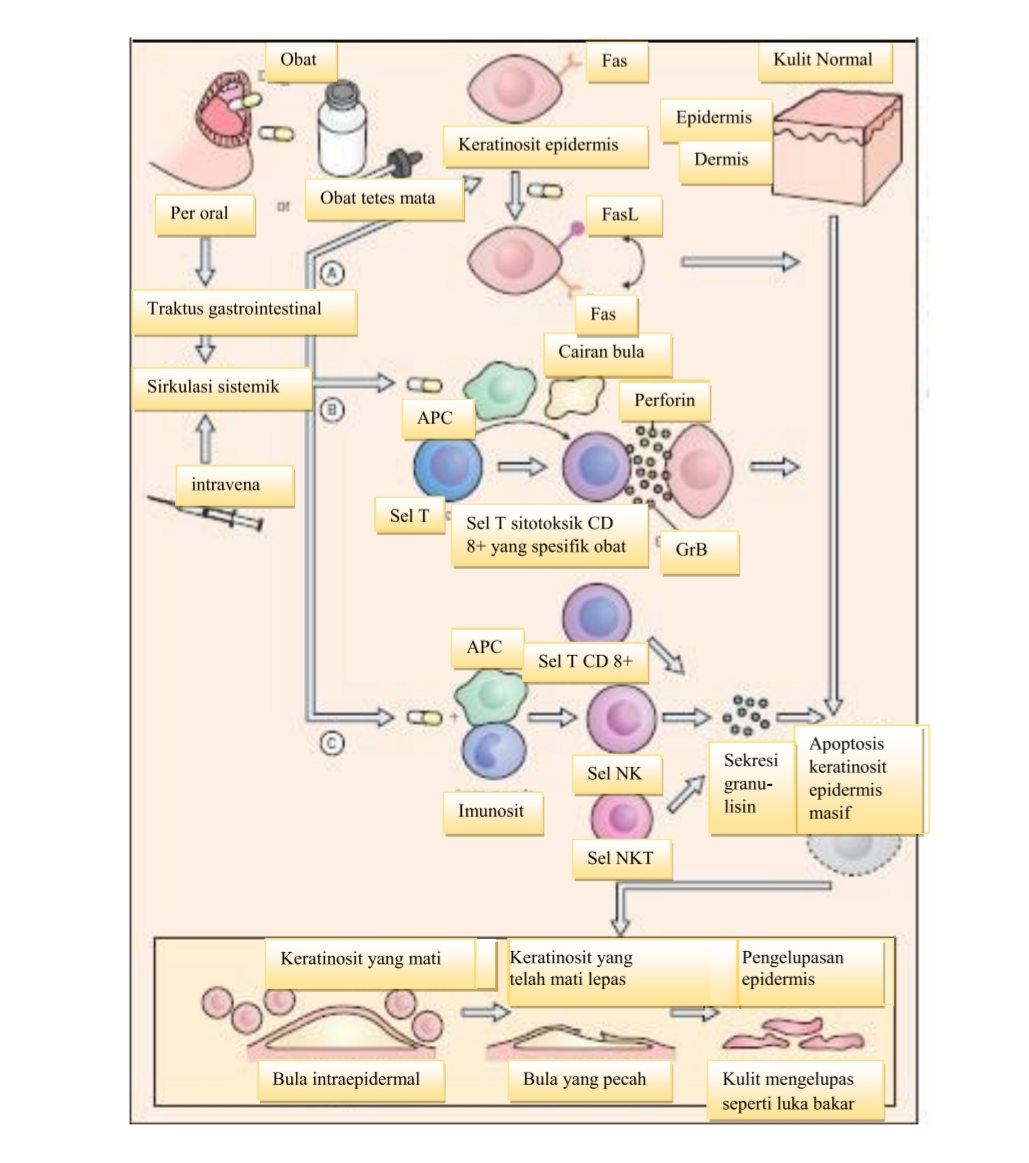
Gambar 3. Patomekanisme yang menjelaskan apoptosis keratinosit epidermal pada SSJ dan NET. Sejumlah obat dapat memicu apoptosis keratinosit yang luas pada epidermis pasien SSJ atau NET sehingga menyebabkan kulit melepuh dan mengelupas. Beberapa teori telah diajukan untuk kondisi ini: (A) obat tersebut dapat menyebabkan up-regulation FasL oleh keratinosit yang secara konstitutif mengekspresikan Fas, yang menimbulkan apoptosis yang dimediasi oleh reseptor kematian; (B) obat tersebut berinteraksi dengan sel yang mengekspresikan MHC kelas I dan kemudian sel T sitotoksik CD8+ yang spesifik terhadap obat menumpuk di dalam lepuh epidermal, melepaskan perforin dan granzim B yang membunuh keratinosit; dan (C) obat ini juga dapat memicu aktivasi sel T CD8+ , sel NK dan sel NKT untuk mensekresikan granulisin yang menyebabkan kematian keratinosit tanpa kontak dengan sel.2,19
c. The ‘altered self-repertoire’
Berdasarkan hipotesis ini, ikatan obat dengan HLA meningkatkan spesifitas celah ikatan antigen yang memungkinkan reseptor baru peptida endogen berikatan dan dipresentasikan, menghasilkan respons sel T CD8+ alloreactive. Terdapat penelitian mengenai hipotesis ini, salah satunya adalah hipersensitivitas obat abacavir. Ikatan abacavir dengan antigen yang berikatan dengan HLA-B5701 mengakibatkan perubahan stereokimia celah ikatan antigen.11
Alterasi atau perubahan ini menghambat ikatan repertoire peptida normal dan menyebabkan ikatan reseptor peptida baru yang mengandung neoepitop imunogen. Selain itu, Illing dkk menjelaskan bahwa proses yang sama terjadi pada pasien SSJ yang diinduksi oleh carbamazepine yang dihubungkan dengan HLA-B*1502. Namun hipotesis ini tidak dapat menjelaskan hal yang harus diperhatikan pada praktek klinis. Hipotesis ’altered self-repertoire’ ini menjelaskan bahwa obat mengubah reseptoir peptida pada setiap pembawa alel (8% populasi Han Cina membawa alel HLA-B*1502), tetapi faktor lain juga dibutuhkan dalam SSJ yang diinduksi carbamazepine ini karena prevalensi SSJ yang diinduksi carbamazepine ini rendah (<0,1% pengguna baru) dan 7% dari pengguna carbamazepine yang memiliki alel ini toleran terhadap carbamazepine, yang menegaskan bahwa dibutuhkan faktor lain dalam timbulnya SSJ.11
2. Farmakogenomik yang dimediasi oleh non-imun
Meskipun predisposisi HLA memainkan peran penting dalam SSJ-NET, faktor lain seperti perbedaan individu dalam pembersihan atau metabolisme obat juga dapat berkontribusi dalam terjadinya SSJ-NET, termasuk pemulihan atau prognosisnya. Pembersihan obat penting untuk mencegah kerusakan lebih lanjut akibat retensi toksisitas obat dalam tubuh, metabolisme obat menjadi bentuk lain merupakan kunci dalam terjadi SSJ-NET.16
Penelitian terbaru menunjukkan bahwa gangguan metabolisme obat terlibat dalam patofisiologi SSJ-NET, yaitu adanya varian lokus CYP2C terkait dengan SSJ-NET yang diinduksi oleh phenytoin. Dari studi asosiasi genom yang mencakup 105 kasus SSJ-NET terkait phenytoin, telah teridentifikasi 16 nukleotida tunggal polimorfik yang signifikan pada gen CYP2C pada 10q23.33. Hal ini menunjukkan bahwa CYP2C9*3 yang mengurangi aktivitas enzim CYP2C9 secara signifikan terkait dengan SSJ-NET yang diinduksi oleh phenytoin. Pada pasien SSJ-NET yang diinduksi oleh phenytoin yang membawa CYP2C9*3 terdapat keterlambatan pembersihan phenytoin dalam plasma.20 Telah diketahui bahwa CYP2C9*3 berkaitan dengan metabolisme obat dan dapat mengurangi pembersihan phenytoin. 16 Chung dkk juga telah membuktikan bahwa insufisiensi ginjal secara langsung mempengaruhi ekskresi oxypurinol plasma, metabolit aktif allopurinol, yang terutama dieliminasi melalui ginjal. Selain itu terdapat kadar oxypurinol yang tinggi dalam plasma pasien pada pasien SSJ-NET yang diinduksi allopurinol. Berdasarkan analisis antara kasus SSJ-NET yang diinduksi allopurinol dan kontrol menunjukkan bahwa gangguan fungsi ginjal secara signifikan terkait dengan SSJ-NET yang diinduksi allopurinol. Selain itu, ditemukan juga bahwa kadar oxypurinol dalam plasma tetap tinggi setelah penghentian allopurinol. Hal ini berkorelasi dengan tingkat mortalitas dan reaksi kulit yang berkepanjangan pada SSJ-NET yang diinduksi allopurinol. 21 Kadar oxypurinol yang tinggi dalam plasma dapat memicu limfosit T dan kemudian menginduksi reaksi kekebalan yang lebih kuat, sehingga menyebabkan remisi penyakit tertunda, prognosis yang buruk dan tingginya angka mortalitas pada pasien SSJ- NET.16
3. Penatalaksanaan
Manajemen terapi pada pasien SSJ-NET membutuhkan diagnosis yang cepat, penghentian obat yang dicurigai sebagai penyebab harus dilakukan sesegera mungkin, disertai pemberian terapi pendukung serta terapi khusus (Bagan 1). Hingga saat ini, belum terdapat terapi khusus yang terbaik untuk SSJ-NET. Salah satu aspek pengobatan yang telah terbukti sebagai tindakan life-saving pada pasien SSJ-NET adalah melalui penghentian cepat obat yang dicurigai sebagai penyebab. Penggunaan terapi khusus masih kontroversial.2,6
A. Terapi khusus
Nekrolisis epidermal sangat berhubungan dengan mekanisme imunologi dan sitotoksik sehingga sejumlah besar obat imunosupresif dan/atau terapi antiinflamasi diberikan untuk menghentikan perkembangan penyakit ini, walaupun tidak ada yang jelas terbukti efektivitasnya. Rendahnya prevalensi penyakit ini menyebabkan percobaan klinis acak sulit dilakukan.1,2,22
1. Kortikosteroid
Penggunaan kortikosteroid masih bersifat kontroversial. Kortikosteroid dapat mencegah perpanjangan penyakit apabila diberikan selama fase awal, yaitu dalam kurun waktu 72 jam sejak timbulnya gejala pertama, misalnya melalui pemberian dexamethasone intravena (IV) 1,5 mg/kg/hari selama 3 hari berturut-turut.1,2,23 Terapi dengan infus methypredinisolone 1.000 mg/hari selama 3 hari berturut-berturut juga telah terbukti efektif. Methypredinisolone IV 500 mg per hari selama 2 hari dan 250 mg per hari selama 3 hari berikutnya juga pernah dilaporkan.23 Kim dkk memberikan terapi methypredinisolone 250-1.000 mg/hari pada pasien NET dan dilakukan tapering off dose secara bertahap dengan methypredinisolone oral.24,25 Michael dkk menyarankan tapering off dose predinisolone oral selama 7-10 hari.26
Akan tetapi, penelitian lain menunjukkan bahwa steroid tidak menghentikan perkembangan penyakit dan bahkan terkait dengan peningkatan angka kematian serta efek samping, terutama sepsis.27 Panduan spesifik dalam penggunaan kortikosteroid sistemik bervariasi dan akan tetap bervariasi karena tidak adanya uji coba terkontrol.26 Dengan demikian, kortikosteroid sistemik tidak dianjurkan sebagai pengobatan andalan pada kasus nekrolisis epidermal.1
Mekanisme kerja kortikosteroid pada SSJ-NET antara lain terjadi melalui penghambatan apoptosis epidermal oleh beberapa mekanisme, yaitu menghambat kerja berbagai sitokin, seperti TNF-α, penghambatan INF-yang dapat menginduksi terjadinya apoptosis, serta penghambatan apoptosis keratinosit yang dimediasi Fas.26
2. Intravenous immunoglobulin (IVIG)
Intravenous immunoglobulin (IVIG) merupakan antibodi yang dapat menghambat ikatan FasL dengan Fas.19 Berdasarkan hipotesis bahwa kematian sel yang dipicu oleh Fas dapat dihambat oleh anti-Fas, dosis IVIG yang disarankan adalah dosis yang tinggi yaitu 0,75 g/kg/hari selama 4 hari berturut-turut.1,2 Semakin tinggi dosis IVIG yang diberikan akan berbanding lurus dengan peningkatan angka harapan hidup.22 Akan tetapi, IVIG juga tidak dapat dijadikan standar terapi dikarenakan adanya penemuan yang menyatakan bahwa tidak hanya jalur Fas-FasL yang terlibat dalam terjadinya nekrolisis epidermal.28
3. Plasmaferesis atau hemodialisis
Penggunaan plasmaferesis atau hemodialisis dapat mengeluarkan obat yang beredar di sirkulasi, berikut juga metabolitnya ataupun mediator inflamasi seperti sitokin. Plasmaferesis dapat digunakan sebagai terapi ajuvan yang efektif untuk pasien SSJ yang tidak merespon kortikosteroid sistemik maupun IVIG dengan adekuat, serta untuk pasien dengan komplikasi klinis yang parah seperti ensefalopati hepatik serta pada pasien NET yang melibatkan lebih dari 70% luas permukaan tubuh.1,24,29
4. Cyclosporine
Cyclosporine merupakan calcineurin inhibitor yang sering digunakan pada pasien transplantasi dan penyakit autoimun. Obat ini dapat memperpendek masa re-epitelisasi lengkap secara signifikan dan sedikit yang mengalami kegagalan fungsi organ dan kematian pada observasi. Mekanisme kerja cyclosporine sangat penting penggunaannya dalam pengobatan SSJ-NET. Sindrom Stevens-Johnson (SSJ)-NET ditandai dengan apoptosis keratinosit luas yang diprakarsai oleh sel NK, sel T sitotoksik dan TNF α. Sebagai imunosupresan kuat, cyclosporine pada NE mempunyai efek biologis yang dapat menghambat aktivasi sel T, mencegah produksi sitokin yang penting dalam patofisiologi SSJ-NET.8,30 Dengan demikian cyclosporine secara selektif bekerja pada perubahan imunologi yang memicu kematian keratinosit dan mencegah apoptosis.30 Pada penelitian Mohanty dkk, cyclosporine dengan dosis 5 mg/kg/hari selama 10 hari sejak onset SSJ-NET dapat menurunkan risiko kematian dan dapat memberikan penyembuhan lesi lebih cepat.31
B. Terapi pendukung
Pemberian terapi pendukung pada SSJ-NET mirip dengan penatalaksanaan pada pasien luka bakar dengan tujuan untuk menghindari komplikasi yang dapat menyebabkan kematian. Komplikasi yang dapat timbul antara lain hipovolemia, ketidakseimbangan elektrolit, insufisiensi ginjal, serta sepsis. Terapi pendukung yang dibutuhkan antara lain perawatan luka setiap hari, hidrasi dan dukungan nutrisi.2
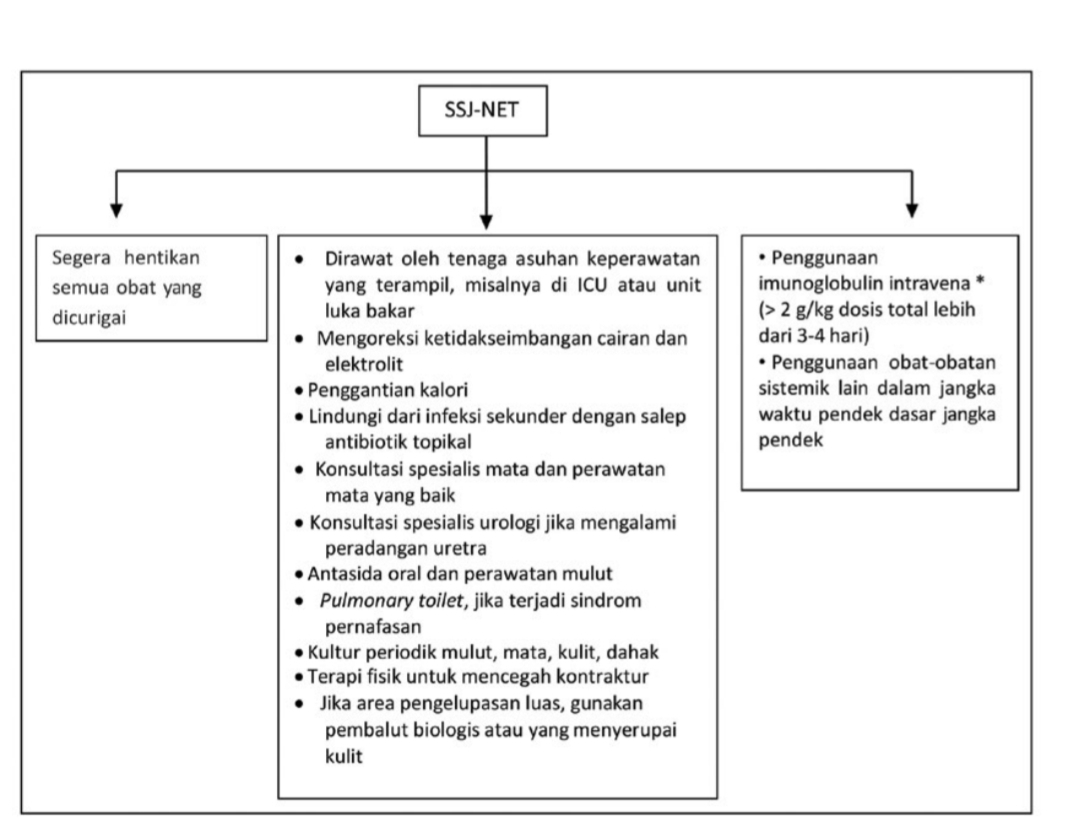
Gambar 4. Pendekatan terapi pada pasien SSJ-NET.2
1. Perawatan luka
Perawatan luka paling baik dilakukan sekali sehari oleh seorang dermatologis. Mobilitas pasien harus dikurangi, karena setiap gerakan dapat memicu pelepasan epidermal. Perawatan kulit terutama difokuskan pada wajah, mata, hidung, mulut, telinga, area anogenital, lipatan ketiak serta ruas interdigital. Area yang tidak terlibat harus tetap kering dan tidak dimanipulasi. Area lesi, terutama pada daerah punggung dan yang sering mendapat tekanan harus dilapisi dengan kasa vaselin album hingga re-epitelisasi terjadi. Untuk daerah wajah, krusta hemoragik dan serosa dibersihkan setiap hari dengan larutan natrium klorida isotonik steril. Salep antibiotik (misalnya mupirocin) harus dioleskan pada area sekitar lubang telinga, hidung, mulut. Dressing silikon dapat digunakan untuk menutupi daerah yang erosi. Dressing silikon tidak perlu diganti dan bisa dibiarkan sampai terjadi re-epitelisasi, namun permukaannya harus dibersihkan setiap hari dengan larutan natrium klorida isotonik steril. Pilihan lainnya adalah menempatkan alas dressing non-adherent yang besar (misalnya Exu-Dry™) di atas pasien dan di tempat tidur.2
Untuk mata, pemeriksaan rutin oleh dokter spesialis mata dianjurkan. Kelopak mata harus dibersihkan dengan lembut setiap hari dengan larutan natrium klorida isotonik steril dan salep mata antibiotik dioleskan ke kelopak mata. Selain itu, tetes mata antibiotik harus diberikan ke kornea untuk mengurangi kolonisasi bakteri yang dapat menyebabkan jaringan parut.1,2 Hidung harus dibersihkan setiap hari dengan kapas steril, dibasahi dengan larutan natrium klorida isotonik steril dan kemudian prosedur yang sama digunakan untuk mengoleskan sedikit antibiotik salep (misalnya mupirocin). Mulut harus dibilas beberapa kali sehari menggunakan jarum suntik dengan larutan natrium klorida isotonik steril, dan kemudian disedot jika pasien dalam kondisi tidak sadarkan diri. Pada area anogenital dan ruang interdigital, perawatan kulit dilakukan setiap hari dengan cara mengoleskan larutan perak nitrat (0,5%) dalam kasus maserasi atau larutan natrium klorida steril jika tidak ada maserasi.2 Akan tetapi, tidak terdapat pedoman standar dalam perawatan luka dan penggunaan antibiotik.1
2. Hidrasi
Nekrolisis epidermal berhubungan dengan hilangnya cairan melalui area yang erosi, sehingga menyebabkan hipovolemia dan gangguan elektrolit. Penggantian cairan harus dilakukan sesegera mungkin dan diukur setiap harinya.1 Pasien SSJ harus dirawat di ruang perawatan intensif terutama jika terjadi pelepasan epidermal sebesar 10-20% dari luas permukaan tubuh. Pengukuran tekanan darah, suhu serta lembar keseimbangan cairan sangat dibutuhkan. Suhu ruangan harus berada di rentang antara 29-30° C (82-86° F). Semua manipulasi pasien harus dilakukan secara steril dan kateter vena sebisa mungkin harus ditempatkan di area kulit yang tidak terlibat.1,2
3. Dukungan nutrisi
Dukungan nutrisi biasanya diberikan melalui nasogastric tube (NGT) untuk mempercepat penyembuhan dan mengurangi risiko translokasi bakteri dari traktus gastrointestinal.
KESIMPULAN
Sindrom Stevens-Johnson (SSJ) dan NET memiliki dampak yang besar dalam kesehatan masyarakat karena tingginya angka kematian yang ditimbulkannya. Selama dekade terakhir, terdapat banyak penelitian terbaru mengenai patofisiologi SSJ-NET, seperti penemuan tentang penanda genetik, klarifikasi interaksi HLA dan reseptor sel T serta identifikasi granulisin sebagai mediator kunci pada nekrolisis epidermis.
Penanganan utama pada SSJ-NET adalah dengan menghentikan penggunaan obat yang dicurigai sebagai penyebab. Terapi lain yang dapat diberikan masih kontroversial, seperti pemberian kortikosteroid, IVIG, plasmaferesis dan cyclosporine. Pemahaman mengenai patofisiologi dan penatalaksaan terkini dari SSJ dan NET diharapkan dapat membantu dalam pencegahan penyakit, diagnosis dini serta dalam pemberian terapi yang lebih efektif untuk perawatan SSJ-NET.
DAFTAR PUSTAKA