Resistansi Clopidogrel: Apa, Mengapa, dan Bagaimana Selanjutnya?
Kosmas Nurhadi Indrawan
Kosmas Nurhadi Indrawan

Resistansi Clopidogrel: Apa, Mengapa, dan Bagaimana Selanjutnya?
Sumber: Medicinus Edisi Desember 2021 Volume 34, Issue 3
Apt. Kosmas Nurhadi Indrawan, S.Si.
Medical Management Information - PT Dexa Medica
Pendahuluan
Penyakit kardiovaskular masih menjadi penyakit dengan angka kejadian yang cukup tinggi di dunia. Data WHO menyebutkan bahwa diperkirakan terjadi 17,9 juta kematian akibat kejadian kardiovaskular pada tahun 2019. Angka ini merepresentasikan 32% total angka kematian di dunia. Sebagian besar (85%) kematian akibat kejadian kardiovaskular ini disebabkan oleh serangan jantung dan stroke.1 Berdasarkan data Riskesdas dari Kementerian Kesehatan RI tahun 2018, prevalensi penyakit kardiovaskular menurut diagnosis dokter pada penduduk semua umur di Indonesia adalah sebesar 1,5%, dengan prevalensi tertinggi berada di provinsi Kaltara sebesar 2,2%.2 Spektrum penyakit kardiovaskular meliputi berbagai macam penyakit pada jantung dan pembuluh darah, seperti penyakit jantung koroner, penyakit arteri perifer, trombosis vena dalam (deep vein thrombosis /DVT), embolisme paru, dan sebagainya.1
Sebagian besar kejadian penyakit kardiovaskular dapat dicegah dengan cara memodifikasi gaya hidup yang diketahui menjadi faktor risiko seperti merokok, pola makan yang tidak sehat, minim aktivitas fisik, serta penyalahgunaan alkohol.1 Selain itu, penting untuk meningkatkan kesadaran masyarakat mengenai pentingnya screening kesehatan rutin seiring dengan bertambahnya usia serta adanya faktor risiko lain, agar dokter dapat melakukan estimasi risiko kardiovaskular dan memberikan intervensi dengan segera apabila ditemukan kondisi yang menempatkan individu tersebut pada risiko kejadian kardiovaskular yang tinggi.
Terapi farmakologis memiliki peranan yang penting untuk mengendalikan risiko kejadian kardiovaskular pada kelompok berisiko tinggi, seperti mereka yang menderita hipertensi, diabetes, serta dislipidemia. Pemberian terapi serta monitoring yang sesuai harus selalu diupayakan. Sementara itu pada kelompok dengan established atherosclerotic cardiovascular disease (ASCVD), seperti pasien dengan riwayat sindrom koroner akut, infark miokardium, stroke, transient ischemic attack (TIA), riwayat revaskularisasi koroner atau arteri, dan penyakit arteri perifer, direkomendasikan untuk menerima regimen antiplatelet dalam terapinya.1,3,4,5
Prinsip kerja terapi antiplatelet
Terapi dengan obat antiplatelet masih menjadi fokus utama pada tata laksana berbagai kasus penyakit kardiovaskular, terutama yang berhubungan dengan kejadian aterotrombosis seperti infark miokardium ataupun stroke.6 Pedoman tata laksana dari ACC/AHA maupun ESC merekomendasikan penggunaan regimen terapi antiplatelet ganda (dual antiplatelet therapy/DAPT), karena regimen ini sudah terbukti menurunkan angka kesakitan (morbiditas) maupun angka kematian (mortalitas) pada pasien dengan iskemia berulang (recurrent ischemia) maupun infark miokardium.3,4,6 Antiplatelet, terutama aspirin, juga direkomendasikan oleh ACC/AHA sebagai terapi untuk pencegahan primer penyakit kardiovaskular.7
Terdapat berbagai macam agen antiplatelet yang dapat digunakan dalam terapi, seperti aspirin, ticlopidine, clopidogrel, ticagrelor, prasugrel, dan sebagainya. Klasifikasi antiplatelet dapat didasarkan pada struktur kimia maupun mekanisme kerja agen antiplatelet tersebut dalam proses agregasi platelet. Clopidogrel dan prasugrel, keduanya termasuk ke dalam kelas thienopyridine, serta ticagrelor yang termasuk dalam kelas triazolopyrimidine, dikategorikan sebagai antagonis reseptor P2Y12, yang bekerja dengan cara memblokade reseptor P2Y12 yang terdapat pada platelet. Aspirin yang tergolong obat antiinflamasi nonsteroid, bekerja dengan cara menghambat enzim cyclooxygenase (COX) yang memengaruhi proses aktivasi thromboxane A2 yang berperan dalam proses interaksi platelet pada reseptor thromboxane (Gambar 1):8
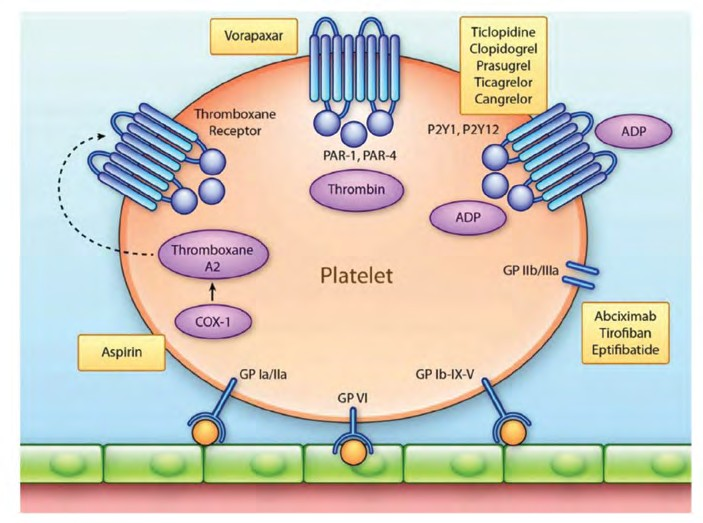
Gambar 1. Skema mekanisme aksi berbagai agen antiplatelet pada proses agregasi platelet8
Clopidogrel sebagai salah satu pilihan dalam terapi antiplatelet
Selain aspirin, clopidogrel merupakan salah satu antiplatelet yang paling sering digunakan dalam regimen terapi antiplatelet sejak pertama kali dipasarkan. Clopidogrel bekerja sebagai antagonis reseptor P2Y12 yang secara kompetitif membentuk ikatan yang bersifat irreversible.8 Clopidogrel merupakan suatu prodrug, sehingga memerlukan proses metabolisme di liver untuk menghasilkan metabolit aktif yang bertanggung jawab pada aktivitas antiplatelet. Proses metabolisme clopidogrel untuk menghasilkan metabolit aktif ini melibatkan sistem enzim cytochrome (CYP) P450 terutama subtipe 2C19.9
Bukti ilmiah telah membuktikan efikasi klinis dari clopidogrel dalam menurunkan angka kejadian kardiovaskular pada pasien dengan aterosklerosis. Berdasarkan studi CAPRIE (2000), pada pasien berisiko tinggi seperti stroke iskemik, infark miokardium, atau peripheral arterial disease (PAD), penggunaan monoterapi clopidogrel menghasilkan penurunan risiko relatif sebesar 7,9% untuk terjadinya kejadian infark miokardium, stroke iskemik, kematian vaskular, dan rehospitalization dibandingkan dengan aspirin.8,10 Pada pasien dengan sindrom koroner akut (acute coronary syndrome/ACS) penambahan clopidogrel pada terapi aspirin memberikan penurunan kejadian iskemia sebesar 20% dalam 30 hari pertama dan menghasilkan penurunan risiko yang setara pada terapi selama 30 hari ataupun 12 bulan.11 Selain itu, clopidogrel juga direkomendasikan dalam regimen terapi antiplatelet ganda (dual antiplatelet therapy/DAPT) intensif selama 12 bulan bahkan lebih, terutama pada pasien dengan penyakit arteri koroner (coronary arterial disease/CAD).12 Akan tetapi, profil efikasi clopidogrel sebagai monoterapi maupun dalam DAPT tidak selalu menunjukkan hasil yang konsisten, karena respons klinis clopidogrel dipengaruhi oleh banyak faktor seperti usia pasien, komorbiditas, interaksi obat, serta polimorfisme genetik.9
Memahami fenomena resistansi clopidogrel
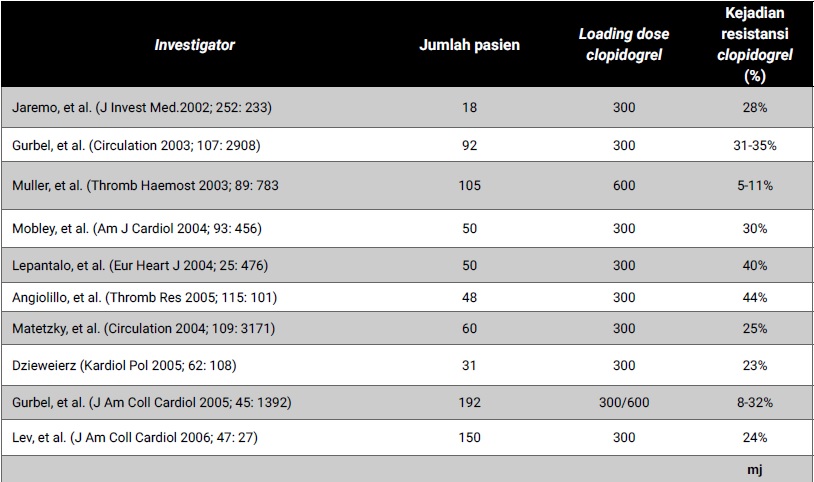
Resistansi clopidogrel didefinisikan sebagai ketidakmampuan atau kegagalan clopidogrel untuk memberikan efikasi berupa penghambatan agregasi platelet yang menjadi suatu fenomena klinis dan ditandai dengan timbulnya berbagai kejadian kardiovaskular meskipun telah menggunakan clopidogrel pada dosis terapi.13,14,15 Prevalensi terjadinya resistansi clopidogrel berdasarkan berbagai studi klinis bervariasi antara 5-44% dari seluruh pasien yang menerima terapi clopidogrel (Tabel 1). Belum terdapat laporan pasti mengenai tingkat resistansi clopidogrel di Indonesia, namun studi Pinzon dan Sanyasi (2018) menunjukkan bahwa prevalensi resistansi clopidogrel pada pasien stroke iskemik di RS Bethesda Yogyakarta adalah sebesar 33,8%.16
Tabel 1. Kejadian resistansi clopidogrel dari berbagai studi klinis14
Rakhmawati (2019) menyebutkan bahwa fenomena resistansi clopidogrel dapat dibedakan menjadi dua yaitu, resistansi yang berkaitan dengan inhibisi P2Y12 yang tidak adekuat dan resistansi yang terjadi meskipun inhibisi P2Y12 adekuat, dengan penjelasan sebagai berikut:17
A. Resistansi terkait inhibisi P2Y12 yang tidak adekuat:
1. Penurunan bioavailabilitas
a. Kepatuhan pasien yang buruk
b. Dosis yang tidak sesuai atau pemakaian obat di bawah dosis terapi
c. Penurunan absorpsi obat
d. Peningkatan metabolisme
e. Interaksi obat: contoh proton pump inhibitors (omeprazole, esomeprazole)
f. Polimorfisme genetik
g. Reseptor: P2Y12
h. Enzim: CYP3A4, CYP1A2, CYP2C19, ABCB1 (P-glikoprotein), dll.
B. Resistansi yang terjadi meskipun inhibisi P2Y12 adekuat:
a. Aktivasi jalur alternatif stimulasi platelet
i. Peningkatan aktivasi platelet yang dimediasi epinephrine
ii. Peningkatan sensitivitas platelet terhadap ADP dan kolagen
iii. Peningkatan pengeluaran ADP
iv. Aktivasi platelet yang diinduksi oleh sel darah merah
v. Peningkatan agregasi platelet P2Y1-dependent
b. Accelerated platelet turnover
vi. Stres, perdarahan, dan operasi
vii. Sindrom iskemik akut
viii. Infeksi atau inflamasi akut atau kronik
c. Lain-lain:
ix. Keparahan, durasi, dan kontrol aterosklerosis
x. Diabetes melitus dan faktor risiko vaskular lain
xi. Peningkatan reaktivitas platelet basal
Polimorfisme sistem enzim sitokrom P450 terutama CYP3A4, CYP1A2, maupun CYP2C19 serta adanya interaksi dengan obat-obatan sebagai substrat CYP3A4 (atorvastatin, simvastatin, lovastatin) serta substrat CYP2C19 (omeprazole, esomeprazole) telah menjadi perhatian para klinisi karena relevansinya dalam praktik klinis sehari-hari, di mana obat-obatan tersebut juga sering diresepkan bersamaan dengan clopidogrel. Hal ini terkait dengan proses metabolisme dan aktivasi clopidogrel dari suatu prodrug menjadi metabolit aktif yang melibatkan sistem enzim sitokrom P450. Penggunaan clopidogrel bersamaan obat-obatan yang menjadi juga substrat enzim sitokrom tersebut, dapat menyebabkan terganggunya metabolisme dan aktivtasi clopidogrel yang dapat berpengaruh pada efektivitasnya.17,18
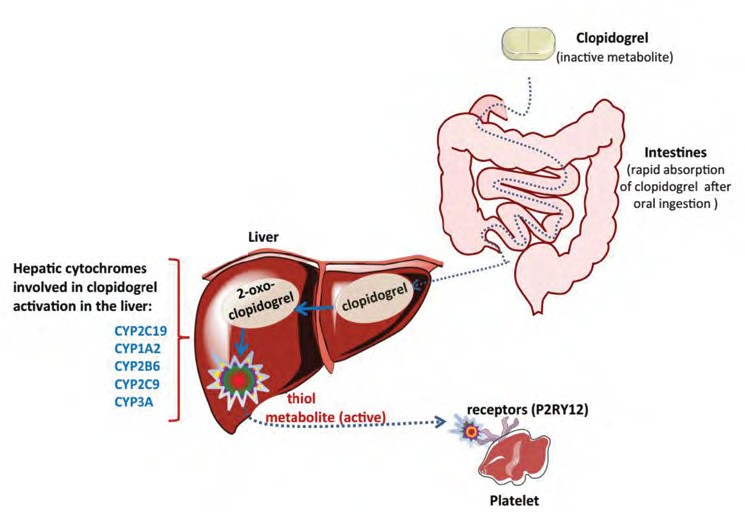
Gambar 2. Ilustrasi proses metabolisme clopidogrel18
Relevansi klinis pada kasus resistansi clopidogrel
Terapi dengan antiplatelet bertujuan untuk mencegah terjadinya agregasi platelet dan trombosis yang diharapkan akan berdampak pula pada penurunan angka kejadian kardiovaskular, oleh karena itu, fenomena resistansi clopidogrel dikhawatirkan dapat menyebabkan sulitnya menekan angka kejadian kardiovaskular akibat gagalnya clopidogrel untuk bekerja menghambat agregasi platelet.13 Matetzky, et al. (2004) dalam studinya menunjukkan bahwa sekitar 25% pasien STEMI yang menjalani PCI dengan stenting mengalami resistansi clopidogrel sehingga terjadi peningkatan risiko rekurensi kejadian kardiovaskular hingga 40% dalam kurun waktu 6 bulan.19 Guo, et al. (2014) melakukan studi pada pasien dengan penyakit arteri perifer (peripheral artery disease/PAD) dan menemukan adanya alel CYP2C19 LOF (loss of function) pada pasien PAD berhubungan dengan respons yang rendah terhadap terapi clopidogrel. Kelompok yang membawa satu alel LOF menunjukkan insiden kejadian iskemik yang lebih tinggi dibandingkan kelompok pasien yang tidak membawa alel LOF (59,0% vs 20,8%; p=0,008).20
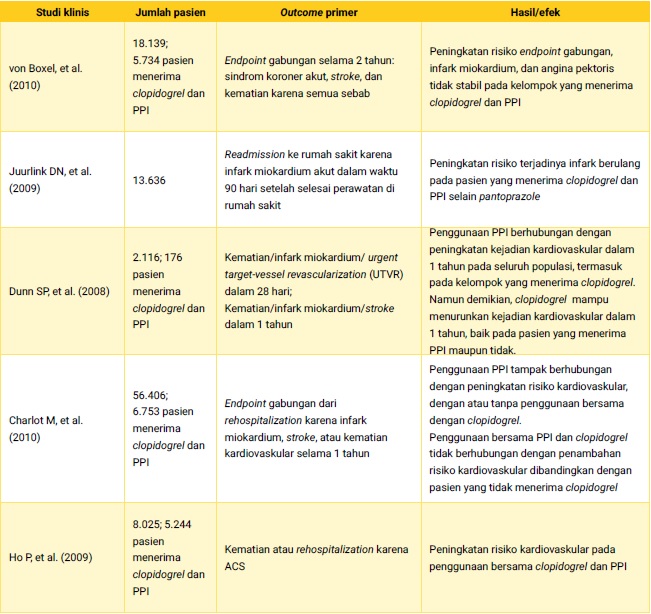
Terkait dengan faktor interaksi obat, banyak studi yang dilakukan untuk mengevaluasi pengaruh penggunaan bersama antara clopidogrel dengan obat golongan proton pump inhibitor (PPI) seperti omeprazole, esomeprazole, dan lansoprazole serta hubungannya dengan insidensi kejadian kardiovaskular (Tabel 2). Obat-obatan PPI diketahui merupakan penghambat enzim CYP2C19 yang berperan dalam proses metabolisme clopidogrel untuk menghasilkan metabolit aktif.18
Tabel 2. Studi klinis yang mengevaluasi efek penggunaan bersamaan antara clopidogrel dengan PPI21,22,,23,24,25
Cara mengatasi resistansi atau efek yang tidak adekuat dari terapi clopidogrel
Abuzahra, et al. (2008) dalam uji klinik yang melibatkan 119 pasien yang menjalani PCI membandingkan penggunaan clopidogrel dosis tinggi (dosis awal 600 mg, dosis pemeliharaan 75 mg, dua kali sehari) dengan dosis rendah (dosis awal 300 mg, dosis pemeliharaan 75 mg sekali sehari) selama 30 hari. Endpoint gabungan berupa kematian karena kejadian kardiovaskular, infark miokardium, dan revaskularisasi pembuluh darah target selama 30 hari adalah 10,3% pada kelompok dosis tinggi dan 23,8% pada kelompok dosis rendah. Selain itu, penghambatan aktivitas platelet yang didapatkan pada pengukuran 4 jam dan 30 hari adalah 41% dan 27% pada kelompok dosis tinggi, serta 19% dan 10% pada kelompok dosis rendah. Studi ini menyimpulkan bahwa dosis awal dan dosis pemeliharaan yang tinggi menghasilkan penghambatan agregasi platelet dan insidensi kejadian kardiovaskular yang lebih baik.26,27 Hasil yang berbeda didapatkan dari uji klinik oleh Angiolillo, et al. (2008), di mana pemberian clopidogrel dengan dosis pemeliharaan 150 mg per hari pada pasien diabetes melitus tipe 2 yang mengalami resistansi clopidogrel (ditandai dengan inhibisi platelet <50%) menunjukkan peningkatan efek antiplatelet, namun efek tersebut tidak seragam dan didapatkan sejumlah pasien yang tidak mencapai penghambatan aktivitas platelet yang adekuat.26,28
Strategi lain dalam menghadapi fenomena resistansi clopidogrel adalah dengan menggunakan obat antiplatelet yang lebih baru, seperti ticagrelor. Perhimpunan Dokter Spesialis Kardiovaskular Indonesia (PERKI) dalam Pedoman Tata Laksana Sindrom Koroner Akut tahun 2018 merekomendasikan penggunaan ticagrelor untuk semua pasien dengan risiko kejadian iskemik sedang hingga tinggi dengan loading dose 180 mg, dilanjutkan dosis 2 x 90 mg per hari. Pemberian ticagrelor dilakukan tanpa memandang strategi pengobatan awal dan dilakukan juga pada pasien yang sudah mendapatkan clopidogrel (pemberian clopidogrel kemudian dihentikan) dengan kelas rekomendasi I-B. Dalam rekomendasi ini, clopidogrel ditempatkan sebagai pilihan jika pasien tidak dapat menggunakan ticagrelor.29 Disebutkan juga bahwa ticagrelor merupakan antagonis P2Y12 yang memiliki efek inhibisi platelet yang lebih besar dan berhubungan dengan penurunan kejadian kardiovaskular dibandingkan dengan clopidogrel pada penderita sindrom koroner akut.30 American Heart Association/American College of Cardiology (AHA/ACC) serta European Society of Cardiology (ESC) juga merekomendasikan ticagrelor sebagai salah satu antiplatelet maupun bagian dari regimen DAPT yang dapat digunakan dalam tata laksana kasus STEMI maupun NSTEMI.3,4,,31,32,33,34
RESPOND STUDY yang dilakukan oleh Gurbel, et al. (2010) menunjukkan bahwa ticagrelor dapat mengatasi kasus di mana pasien tidak memberikan respons yang diharapkan dengan terapi clopidogrel serta menghasilkan efek antiplatelet yang poten dan konsisten, baik pada pasien yang responsif maupun nonresponsif terhadap clopidogrel (Gambar 3). Selain itu, dalam studi ini juga tampak bahwa penghambatan platelet pada kelompok yang responsif terhadap clopidogrel pun dapat ditingkatkan secara signifikan dengan melakukan switching terapi dari clopidogrel menjadi ticagrelor.3
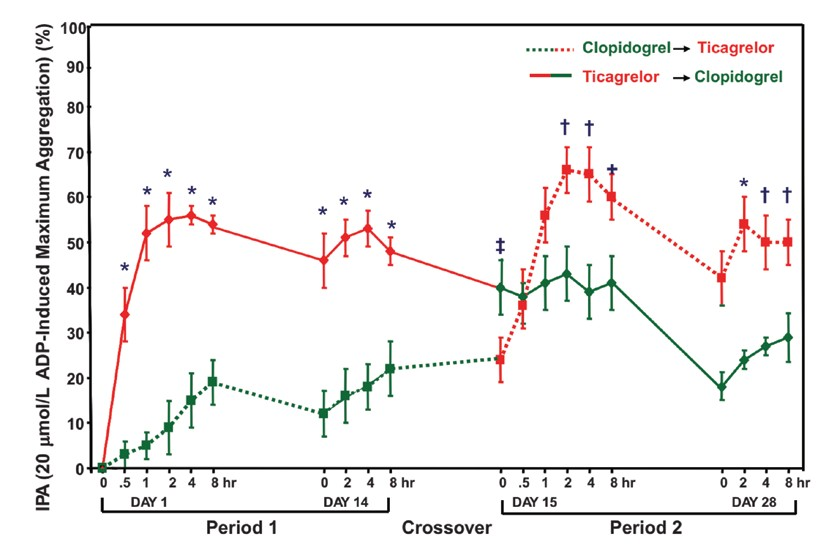
Gambar 3. Grafik penghambatan agregasi platelet setelah induksi ADP (20 µmol/l, maximum extent) pada pasien yang nonresponsif terhadap clopidogrel *p<0,0001; †<0,001; ‡<0,0535
Ticagrelor sebagai pilihan antiplatelet yang poten dan memberikan outcome klinis yang konsisten
Ticagrelor merupakan suatu agen antiplatelet golongan cyclopetyl-triazolopyrimidines yang bekerja sebagai antagonis reseptor P2Y12 dengan membentuk ikatan yang bersifat reversible terhadap reseptor tersebut kemudian menghambat proses agregasi platelet yang dimediasi oleh ADP. Ticagrelor memiliki profil farmakokinetik yang cukup baik, di mana Tmax akan tercapai dalam waktu kurang lebih 1,5 jam.36,37 Ticagrelor memiliki onset kerja yang cepat, yakni berkisar antara 0,5-2 jam, lebih cepat jika dibandingkan dengan clopidogrel yang memiliki onset kerja di rentang 2-6 jam. Keunggulan lain dari penggunaan ticagrelor adalah tidak memerlukan proses bioaktivasi atau metabolisme terlebih dahulu untuk menjadi metabolit aktif karena ticagrelor bukanlah suatu prodrug, meskipun metabolit dari ticagrelor juga merupakan suatu metabolit aktif, yaitu metabolit AR-C124910XX. Ikatan yang bersifat reversible antara ticagrelor dengan reseptornya memungkinkan offset kerja dari ticagrelor juga lebih pendek, yaitu 3-4 hari jika dibandingkan dengan clopidogrel (3-10 hari).34 Oleh karena itu, waktu minimal penghentian pengobatan jika pasien akan menjalani elective surgery juga lebih pendek jika dibandingkan dengan clopidogrel (Gambar 4).
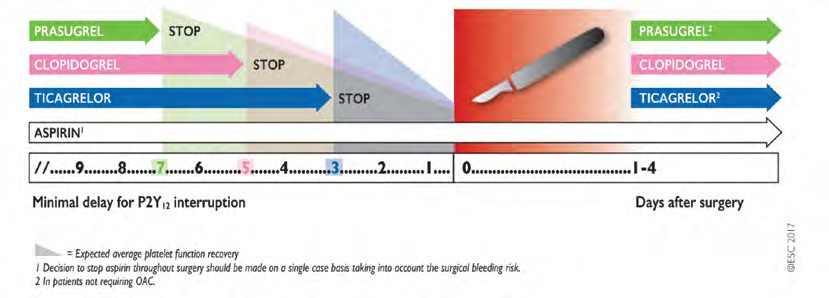
Gambar 4. Waktu minimal penghentian obat dan penggunaan kembali regimen antiplatelet ganda pada pasien yang akan menjalani elective surgery; OAC: oral anticoagulant3
Berbeda dengan clopidogrel yang banyak menimbulkan dilema terkait potensi interaksi obat yang dapat menurunkan efikasinya, seperti dengan golongan PPI, ticagrelor tidak melibatkan CYP2C19 dalam jalur metabolismenya, sehingga ticagrelor dapat digunakan bersamaan dengan obat golongan PPI tanpa potensi interaksi yang bermakna. Terapi PPI seringkali sulit dilepaskan dari pasien yang menerima terapi rutin dengan aspirin, untuk menekan kejadian yang tidak diinginkan seperti gangguan gastrointestinal. Zhang, et al. (2020) menyimpulkan bahwa pada pasien infark miokardium akut yang menjalani PCI dan mendapatkan terapi antiplatelet ganda berupa aspirin dan ticagrelor, pemberian omeprazole menekan insidensi perdarahan gastrointestinal tanpa mengganggu efek antiagregasi platelet dari ticagrelor maupun meningkatkan risiko kejadian kardiovaskular mayor yang tidak diinginkan.38
Peran kepatuhan pasien dalam terapi antiplatelet
Terapi dengan obat antiplatelet termasuk pengobatan jangka panjang (sampai satu tahun) untuk mengoptimalkan efikasinya, oleh karena itu, kepatuhan pasien memegang peranan penting dalam tercapainya tujuan pengobatan tersebut. Tenaga kesehatan perlu memberikan edukasi yang memadai kepada pasien maupun caregiver, dan memastikan pasien memiliki pemahaman yang cukup mengenai tujuan pengobatan, aturan dan jadwal minum obat, potensi efek samping yang perlu diwaspadai, serta jadwal kontrol untuk monitoring kondisi klinis dan evaluasi keberhasilan terapi. Resistansi terhadap terapi yang digunakan juga merupakan salah satu aspek yang dapat dinilai pada saat pasien melakukan kontrol rutin, sehingga memungkinkan dokter melakukan intervensi yang sesuai, salah satunya switching dari clopidogrel ke ticagrelor untuk meningkatkan efikasi antiplatelet dan mengendalikan risiko kejadian kardiovaskular dengan lebih baik.39
DAFTAR PUSTAKA